Ten artykuł szczegółowo opisuje objawy alkoholowego zespołu abstynencyjnego (AZA), wyjaśniając, czego można się spodziewać po odstawieniu alkoholu, jak długo trwają poszczególne fazy oraz kiedy objawy stają się niebezpieczne dla życia, wymagając natychmiastowej interwencji medycznej. Zrozumienie tych informacji jest kluczowe dla każdego, kto zmaga się z uzależnieniem lub wspiera bliską osobę w procesie trzeźwienia, zapewniając bezpieczne i świadome podejście do detoksykacji.
Alkoholowy zespół abstynencyjny: objawy, chronologia i kiedy szukać pomocy.
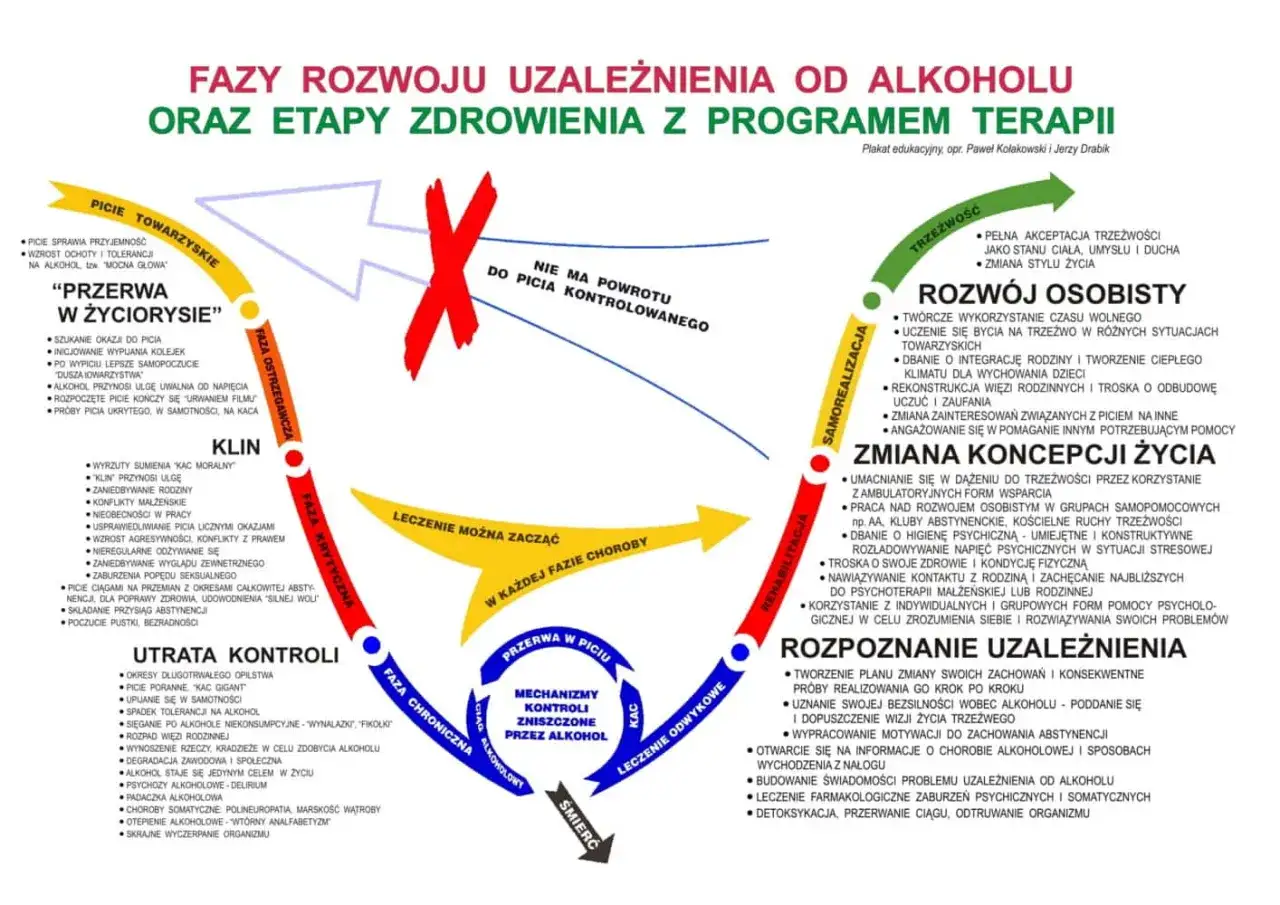
- Alkoholowy zespół abstynencyjny (AZA) to zbiór objawów fizycznych i psychicznych pojawiających się po nagłym zaprzestaniu picia.
- Intensywność objawów AZA zależy od długości i ilości spożywanego alkoholu oraz ogólnego stanu zdrowia.
- Objawy mają chronologię, od łagodnych (drżenie, lęk) po ciężkie, takie jak drgawki, halucynacje i majaczenie drżenne.
- Majaczenie drżenne (delirium tremens) jest najcięższą i zagrażającą życiu postacią AZA, wymagającą natychmiastowej hospitalizacji.
- W przypadku wystąpienia ciężkich objawów, takich jak drgawki, halucynacje, silne pobudzenie czy dezorientacja, należy wezwać pogotowie ratunkowe.
- Osobom pijącym długo i intensywnie zaleca się odstawianie alkoholu pod kontrolą lekarza, najlepiej w warunkach szpitalnych.
Syndrom odstawienia alkoholu: Czym jest i dlaczego organizm tak gwałtownie reaguje?
Alkoholowy zespół abstynencyjny (AZA), często nazywany potocznie "syndromem odstawienia", to zbiór charakterystycznych objawów fizycznych i psychicznych. Pojawiają się one, gdy osoba uzależniona od alkoholu nagle zaprzestaje picia lub znacząco ogranicza jego spożycie. Dzieje się tak, ponieważ organizm, przyzwyczajony do stałej obecności etanolu, próbuje dostosować się do jego braku. To właśnie ta adaptacja i późniejszy jej brak prowadzą do gwałtownej reakcji. Intensywność objawów AZA jest zróżnicowana i zależy od wielu czynników, w tym od długości okresu i ilości spożywanego alkoholu, a także od ogólnego stanu zdrowia osoby uzależnionej.
Mechanizm buntu: Jak alkohol zmienia chemię mózgu?
Aby zrozumieć, dlaczego organizm tak gwałtownie reaguje na odstawienie alkoholu, musimy zajrzeć do wnętrza naszego mózgu. Długotrwałe spożywanie alkoholu znacząco wpływa na neurochemię. Alkohol działa jako depresant, co oznacza, że wzmacnia działanie neuroprzekaźnika hamującego kwasu gamma-aminomasłowego (GABA) jednocześnie hamując aktywność neuroprzekaźnika pobudzającego glutaminianu. Mózg, dążąc do zachowania równowagi, adaptuje się do tej sytuacji, zwiększając wrażliwość na glutaminian i zmniejszając na GABA. Kiedy alkohol zostaje nagle odstawiony, ten delikatny system zostaje zaburzony. Mózg, pozbawiony hamującego działania etanolu, staje się nadmiernie pobudzony. To właśnie ten "bunt" układu nerwowego, domagającego się substancji, do której się przyzwyczaił, manifestuje się jako szereg nieprzyjemnych, a często niebezpiecznych objawów abstynencyjnych.
Kogo dotyczy problem? Czynniki ryzyka wpływające na nasilenie objawów.
Choć każda osoba uzależniona od alkoholu jest narażona na wystąpienie AZA, istnieją czynniki, które znacząco zwiększają ryzyko jego nasilenia. Poza wspomnianą już długością i ilością spożywanego alkoholu oraz ogólnym stanem zdrowia, do kluczowych czynników ryzyka zaliczamy:
- Wcześniejsze epizody zespołu abstynencyjnego: Osoby, które już doświadczyły AZA, są bardziej podatne na jego ponowne wystąpienie i często z większym nasileniem.
- Współistniejące choroby psychiczne: Depresja, zaburzenia lękowe czy inne schorzenia psychiatryczne mogą pogłębiać objawy psychiczne AZA.
- Wiek: Starsi pacjenci często mają mniejszą rezerwę fizjologiczną, co może zwiększać ryzyko powikłań.
- Niedożywienie: Niedobory witamin (zwłaszcza z grupy B) i minerałów są powszechne u osób uzależnionych i mogą nasilać objawy.
- Stosowanie innych substancji psychoaktywnych: Polipragmazja (jednoczesne używanie wielu substancji) komplikuje obraz kliniczny i leczenie.
Pierwsze godziny bez alkoholu: Łagodne objawy, których nie wolno ignorować
Pierwsze godziny po odstawieniu alkoholu to czas, kiedy pojawiają się wstępne objawy alkoholowego zespołu abstynencyjnego. Choć często określane są jako "łagodne", absolutnie nie wolno ich lekceważyć. Są to sygnały ostrzegawcze wysyłane przez organizm, które wskazują na rozwijające się zaburzenia. Ignorowanie ich może prowadzić do eskalacji objawów w znacznie poważniejsze i niebezpieczne stany.
Sygnały wysyłane przez ciało: Drżenie rąk, potliwość i kołatanie serca.
Wśród wczesnych objawów fizycznych, które świadczą o rozpoczynającym się AZA, najczęściej obserwujemy:
- Drżenie rąk, powiek lub języka: Jest to niekontrolowane drżenie, które często nasila się przy próbie wykonania precyzyjnych ruchów, np. pisania czy trzymania kubka.
- Nadmierna potliwość: Obfite pocenie się, które nie jest związane z temperaturą otoczenia ani wysiłkiem fizycznym.
- Nudności i wymioty: Dolegliwości ze strony układu pokarmowego, które często prowadzą do dalszego odwodnienia organizmu.
- Ból głowy: Zazwyczaj jest to pulsujący, rozlany ból, który może być bardzo uciążliwy.
- Kołatanie serca (tachykardia) i podwyższone ciśnienie krwi: Te objawy wskazują na nadmierne pobudzenie układu nerwowego i mogą być szczególnie niebezpieczne dla osób z istniejącymi problemami kardiologicznymi.
Psychiczny rollercoaster na starcie: Niepokój, drażliwość i bezsenność.
Równolegle z objawami fizycznymi pojawiają się również znaczące zmiany w sferze psychicznej. Mogą one być równie, jeśli nie bardziej, uciążliwe dla osoby przechodzącej detoks:
- Niepokój i lęk: Silne uczucie wewnętrznego napięcia, paniki, trudności w uspokojeniu się, często bez wyraźnej przyczyny.
- Drażliwość i wahania nastroju: Łatwe wpadanie w złość, frustracja, a także nagłe i nieprzewidywalne zmiany emocjonalne.
- Problemy z koncentracją: Trudności w skupieniu uwagi na jednym zadaniu, rozkojarzenie, poczucie "zamglenia" umysłu.
- Bezsenność i koszmary senne: Problemy z zasypianiem, płytki, przerywany sen, często nękany przez realistyczne i bardzo nieprzyjemne sny, które dodatkowo potęgują lęk.
Oś czasu objawów: Co dzieje się z organizmem dzień po dniu po ostatnim drinku?
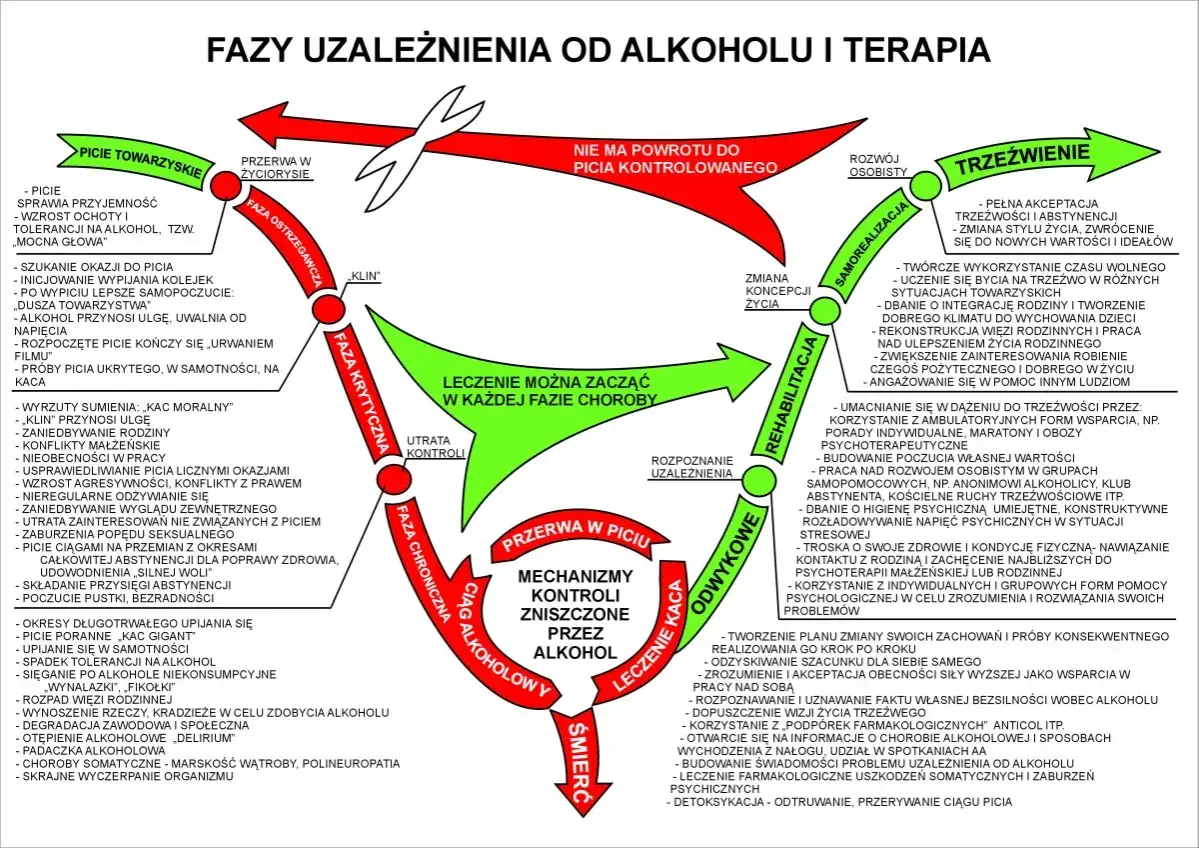
Zrozumienie chronologii objawów alkoholowego zespołu abstynencyjnego jest kluczowe, aby wiedzieć, czego można się spodziewać i kiedy szukać pomocy. Poniżej przedstawiam typową oś czasu, choć należy pamiętać, że jest to jedynie schemat, a indywidualne reakcje organizmu mogą się różnić.
Faza 1 (6-24h): Pierwsze uderzenie zespołu abstynencyjnego.
W tej początkowej fazie, zazwyczaj od 6 do 24 godzin po odstawieniu alkoholu, pojawiają się pierwsze, łagodne objawy AZA. To właśnie wtedy zaczyna się drżenie rąk, lęk, niepokój, nadmierna potliwość, nudności, wymioty i bezsenność. Choć są to objawy wstępne, ich intensywność może być już znacząca. W ciągu 12-24 godzin od ostatniego drinka, u niektórych osób mogą pojawić się również halucynacje, choć zazwyczaj są one mniej intensywne i bardziej fragmentaryczne niż te, które obserwujemy w późniejszych, cięższych fazach.
Faza 2 (24-72h): Okno największego ryzyka drgawki i halucynacje.
Okres między 24 a 72 godziną po odstawieniu alkoholu to najbardziej krytyczne "okno" ze względu na ryzyko poważnych powikłań. Między 24 a 48 godziną występuje najwyższe ryzyko wystąpienia napadów drgawkowych, które mogą być bardzo niebezpieczne. W tej fazie halucynacje mogą się nasilać, stając się bardziej żywe, realistyczne i przerażające. Pacjent może doświadczać omamów wzrokowych, słuchowych lub dotykowych, które znacząco pogarszają jego stan psychiczny i fizyczny. To moment, w którym profesjonalna interwencja medyczna jest często niezbędna.
Faza 3 (Po 72h): Droga do stabilizacji lub ryzyko najcięższych powikłań.
Po upływie 48-72 godzin od ostatniego spożycia alkoholu, sytuacja może pójść w dwóch kierunkach. U części osób objawy zaczną stopniowo ustępować, a organizm powoli będzie wracał do równowagi. W niepowikłanych przypadkach, objawy zazwyczaj zaczynają zanikać po 5-10 dniach od odstawienia. Niestety, u innych pacjentów, w tej fazie może rozwinąć się najgroźniejsze powikłanie majaczenie drżenne (delirium tremens), które jest stanem bezpośredniego zagrożenia życia. Warto również pamiętać, że nawet po ustąpieniu ostrych objawów, przewlekły zespół abstynencyjny, charakteryzujący się łagodniejszymi dolegliwościami, takimi jak lęk, problemy ze snem czy drażliwość, może utrzymywać się tygodniami, a nawet miesiącami, wymagając dalszego wsparcia.
Gdy sytuacja staje się krytyczna: Ciężkie i zagrażające życiu objawy odstawienne
Niestety, alkoholowy zespół abstynencyjny nie zawsze przebiega łagodnie. Istnieją objawy, które stanowią bezpośrednie zagrożenie dla życia i zdrowia pacjenta, wymagając natychmiastowej interwencji medycznej. Ich wystąpienie to wyraźny sygnał, że sytuacja stała się krytyczna i nie ma miejsca na wahanie.
Drgawki poalkoholowe: Kiedy drżenie zmienia się w napad padaczkowy?
Jednym z najgroźniejszych objawów AZA są drgawki abstynencyjne. Nie jest to zwykłe drżenie rąk, lecz pełnoprawny napad padaczkowy uogólniony, potocznie nazywany "grand mal". Charakteryzuje się on nagłą utratą świadomości, sztywnością całego ciała, a następnie rytmicznymi drgawkami kończyn. Drgawki te pojawiają się najczęściej między 6 a 48 godziną po przerwaniu picia. Mogą prowadzić do poważnych urazów, takich jak przygryzienie języka, złamania kości czy urazy głowy, wynikające z upadku. Co więcej, ich wystąpienie jest często zwiastunem, że pacjent jest w grupie wysokiego ryzyka rozwoju majaczenia alkoholowego, czyli delirium tremens.
Halucynacje i omamy: Gdy umysł zaczyna płatać figle.
Halucynacje, czyli omamy, to zaburzenia percepcji, w których osoba widzi, słyszy lub czuje coś, co w rzeczywistości nie istnieje. Mogą być wzrokowe, słuchowe lub dotykowe i pojawiają się zazwyczaj w ciągu 12-24 godzin od odstawienia alkoholu. Charakterystyczne dla alkoholizmu są halucynacje wzrokowe, często dotyczące małych, ruchliwych zwierząt (tzw. "zoopsje"), owadów, pająków czy węży. Pacjent może również słyszeć głosy, które go oskarżają, grożą mu lub wydają polecenia. Choć osoba może w pewnym stopniu zdawać sobie sprawę z nierealności tych doznań, są one niezwykle przerażające i mogą prowadzić do silnego lęku, paniki, a nawet agresywnych zachowań. Halucynacje te są nie tylko męczące, ale również mogą stanowić wstęp do pełnoobjawowego majaczenia drżennego.
Delirium Tremens (Majaczenie Drżenne): Stan zagrożenia życia, który wymaga natychmiastowej reakcji
Majaczenie drżenne, znane również jako delirium tremens (DT), to najcięższe i najbardziej zagrażające życiu powikłanie alkoholowego zespołu abstynencyjnego. Jest to stan nagły, który wymaga natychmiastowej i intensywnej interwencji medycznej. Ignorowanie objawów DT może mieć tragiczne konsekwencje.
Jak rozpoznać objawy "białej gorączki"? Kluczowe symptomy, które trzeba znać.
Majaczenie drżenne rozwija się zwykle po 48-72 godzinach od ostatniego spożycia alkoholu i charakteryzuje się szeregiem dramatycznych objawów:
- Silna dezorientacja i splątanie: Pacjent traci orientację w czasie, miejscu i osobie. Nie wie, gdzie się znajduje, jaki jest dzień, kim są otaczające go osoby, często nie rozpoznaje bliskich.
- Żywe halucynacje: Są to bardzo realistyczne i przerażające omamy, często o charakterze wzrokowym i słuchowym, nierzadko prześladowczym. Chory może widzieć potwory, owady, słyszeć groźne głosy.
- Gorączka: Podwyższona temperatura ciała, często przekraczająca 38°C, świadcząca o znacznym obciążeniu organizmu.
- Zaburzenia pracy serca: Tachykardia (przyspieszone bicie serca), a także groźne arytmie, które mogą prowadzić do niewydolności krążenia.
- Skoki ciśnienia: Gwałtowne i niekontrolowane wahania ciśnienia krwi, które dodatkowo obciążają układ sercowo-naczyniowy.
- Silne drżenie: Intensywne drżenie całego ciała, które jest znacznie silniejsze niż we wcześniejszych fazach AZA.
- Pobudzenie psychoruchowe: Niepokój, niemożność usiedzenia w miejscu, nadmierna ruchliwość, a w skrajnych przypadkach agresja, wynikająca z lęku i dezorientacji.
Dlaczego majaczenie drżenne jest śmiertelnie niebezpieczne?
Delirium tremens jest stanem niezwykle groźnym, ponieważ nieleczone wiąże się z bardzo wysoką śmiertelnością, sięgającą nawet 15%. Przyczyny zgonów są złożone i obejmują: niewydolność krążenia, ciężkie zaburzenia rytmu serca, hipertermię (przegrzanie organizmu), ciężkie odwodnienie i zaburzenia elektrolitowe, które mogą prowadzić do niewydolności wielu narządów. Dodatkowo, silne pobudzenie i halucynacje zwiększają ryzyko urazów, które mogą być śmiertelne. Cały organizm jest w stanie skrajnego obciążenia, co sprawia, że każda minuta bez odpowiedniej pomocy medycznej zwiększa ryzyko tragicznego finału.
Leczenie delirium tremens: Dlaczego hospitalizacja jest jedynym bezpiecznym rozwiązaniem?
W przypadku wystąpienia majaczenia drżennego, hospitalizacja jest absolutnie niezbędna i stanowi jedyne bezpieczne rozwiązanie. Próba leczenia w warunkach domowych jest skrajnie niebezpieczna i może zakończyć się śmiercią pacjenta. W szpitalu pacjent jest pod stałym monitoringiem funkcji życiowych. Leczenie polega na intensywnym podawaniu leków farmakologicznych, przede wszystkim benzodiazepin, które mają za zadanie uspokoić nadmiernie pobudzony układ nerwowy, zapobiec drgawkom i opanować lęk. Kluczowe jest również nawadnianie dożylne, korekta zaburzeń elektrolitowych oraz leczenie objawowe wszelkich współistniejących powikłań. Tylko w warunkach intensywnej opieki medycznej możliwe jest skuteczne i bezpieczne przeprowadzenie pacjenta przez ten krytyczny stan.
Nie jesteś sam: Gdzie i kiedy szukać profesjonalnej pomocy w Polsce?
Zmaganie się z alkoholowym zespołem abstynencyjnym, czy to osobiście, czy jako bliska osoba, jest niezwykle trudnym doświadczeniem. Ważne jest, aby pamiętać, że nie trzeba przechodzić przez to samemu. W Polsce dostępna jest profesjonalna pomoc, która może uratować życie i otworzyć drogę do trzeźwości.
Czerwone flagi: Kiedy objawy stają się sygnałem do wezwania pogotowia?
Istnieją objawy, które stanowią absolutne "czerwone flagi" i wymagają natychmiastowego wezwania pogotowia ratunkowego (numer 112 lub 999). Nie ma tu miejsca na wahanie. Są to:- Drgawki (napad padaczkowy).
- Halucynacje (omamy wzrokowe, słuchowe, dotykowe).
- Silne pobudzenie psychoruchowe, agresja.
- Dezorientacja, splątanie, utrata świadomości.
- Wysoka gorączka (powyżej 38°C).
- Gwałtowne skoki ciśnienia krwi lub bardzo szybkie, nieregularne bicie serca.
Bezpieczny detoks: Rola lekarza i specjalistycznych ośrodków w procesie odstawiania.
Osobom, które piły długo i intensywnie, zdecydowanie odradzam samodzielne odstawianie alkoholu. Najbezpieczniejszym i najskuteczniejszym rozwiązaniem jest przeprowadzenie detoksu pod kontrolą lekarza, najlepiej w warunkach szpitalnych lub w specjalistycznym ośrodku detoksykacyjnym. W takich miejscach pacjent otrzymuje leki łagodzące objawy abstynencyjne (np. benzodiazepiny, które zmniejszają pobudzenie układu nerwowego i zapobiegają drgawkom), witaminy (szczególnie B1, aby zapobiec powikłaniom neurologicznym) oraz stałe wsparcie medyczne. Dzięki temu minimalizuje się ryzyko groźnych powikłań, a proces odtruwania jest znacznie bezpieczniejszy i bardziej komfortowy. Bezpieczny detoks to pierwszy, ale niezwykle ważny krok na drodze do trzeźwości.
Przeczytaj również: Zespół Tourette'a: Tiki, mity i życie w Polsce. Poznaj prawdę
Długofalowe wsparcie: Od terapii farmakologicznej po wsparcie psychologiczne.
Pamiętajmy, że detoks to dopiero początek. Trzeźwienie to proces, który wymaga kompleksowego i długofalowego wsparcia. W Polsce można je uzyskać w wielu miejscach:
- Poradnie Leczenia Uzależnień (PPU): Oferują konsultacje, diagnozę i psychoterapię indywidualną oraz grupową.
- Oddziały szpitalne: Poza oddziałami detoksykacyjnymi, istnieją oddziały terapii uzależnień, gdzie pacjenci mogą uczestniczyć w intensywnej psychoterapii.
- Telefony zaufania: Dostępne są linie telefoniczne, które oferują anonimowe wsparcie i informację o dostępnych formach pomocy.
- Psychoterapia: Indywidualna i grupowa psychoterapia jest kluczowa w zrozumieniu przyczyn uzależnienia i nauce radzenia sobie z trudnościami bez alkoholu.
- Grupy wsparcia: Takie jak Anonimowi Alkoholicy (AA), oferują bezpłatne wsparcie w środowisku osób z podobnymi doświadczeniami, co jest nieocenionym elementem procesu zdrowienia.
- Leczenie farmakologiczne: W niektórych przypadkach, po detoksie, lekarz może zalecić leki wspomagające utrzymanie abstynencji i redukujące głód alkoholowy.

