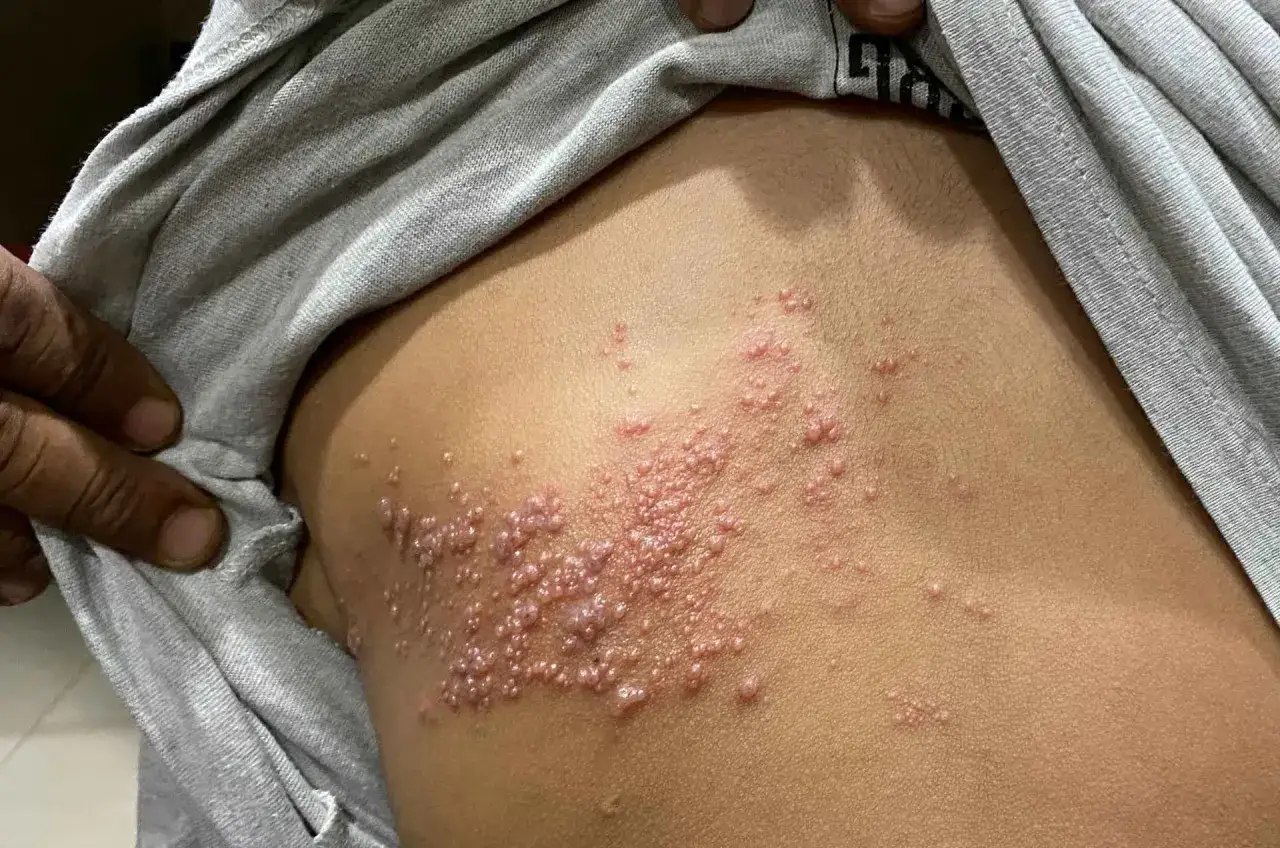
Ten artykuł odpowiada na kluczowe pytanie dotyczące czasu trwania leczenia półpaśca, dostarczając niezbędnych informacji dla osób zdiagnozowanych lub opiekujących się chorymi. Zrozumienie standardów farmakoterapii, czynników wpływających na jej długość oraz ryzyka związanego z przerwaniem kuracji jest fundamentalne dla skutecznego powrotu do zdrowia i uniknięcia poważnych powikłań.
Standardowa terapia półpaśca: Jak długo trwa i dlaczego to kluczowe?
- Standardowa kuracja lekami przeciwwirusowymi (acyklowir, walacyklowir) trwa zazwyczaj 7-10 dni.
- Kluczowe jest rozpoczęcie leczenia w ciągu 48-72 godzin od pojawienia się wysypki, aby skrócić chorobę i zmniejszyć ryzyko powikłań.
- Leczenie może być wydłużone u osób starszych, z obniżoną odpornością lub w przypadku półpaśca ocznego/usznego.
- Samowolne przerwanie terapii jest niebezpieczne i zwiększa ryzyko neuralgii popółpaścowej przewlekłego bólu.
- Oprócz leków przeciwwirusowych ważne jest leczenie objawowe (przeciwbólowe) i odpowiednia pielęgnacja skóry.
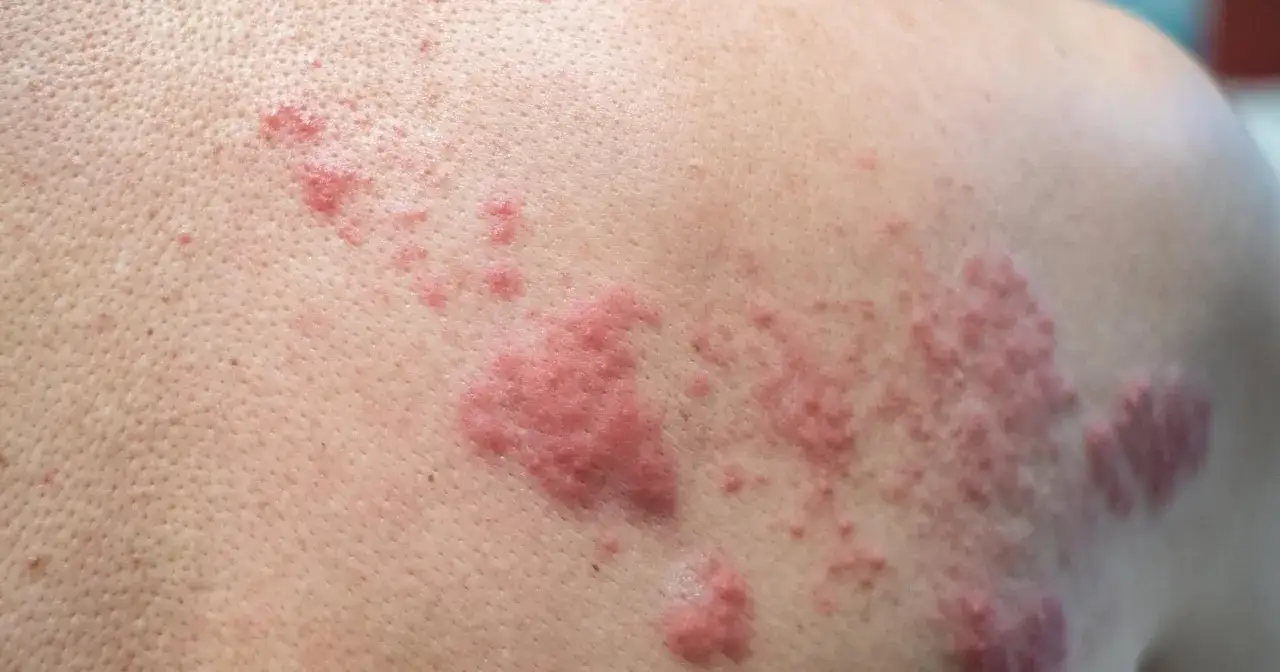
Jak długo trwa standardowa kuracja przeciwwirusowa w półpaścu?
Złoty standard: 7 do 10 dni, które decydują o wszystkim
Kiedy pacjent trafia do mnie z diagnozą półpaśca, jednym z pierwszych pytań, jakie słyszę, jest: "Panie doktorze, jak długo będę musiał brać leki?". Moja odpowiedź jest zawsze podobna: standardowy czas leczenia półpaśca lekami przeciwwirusowymi wynosi zazwyczaj od 7 do 10 dni. To nie jest przypadkowa liczba ten okres został ustalony na podstawie licznych badań klinicznych, które wykazały jego optymalną skuteczność w zwalczaniu wirusa Varicella-Zoster (VZV) i minimalizowaniu ryzyka powikłań. Przestrzeganie tego schematu jest absolutnie kluczowe dla powodzenia terapii. Przerwanie leczenia zbyt wcześnie może sprawić, że wirus nie zostanie dostatecznie zahamowany, co zwiększa ryzyko dłuższego przebiegu choroby i, co gorsza, poważnych powikłań.
Z mojego doświadczenia wynika, że pacjenci, którzy ściśle stosują się do zaleceń dotyczących czasu trwania kuracji, znacznie szybciej wracają do zdrowia i rzadziej doświadczają długotrwałych dolegliwości. To jest ten "złoty standard", którego zawsze pilnuję w swojej praktyce.
Acyklowir, walacyklowir, famcyklowir czy rodzaj leku zmienia czas terapii?
W leczeniu półpaśca dysponujemy kilkoma skutecznymi lekami przeciwwirusowymi. Najczęściej stosowany, zwłaszcza w Polsce, to acyklowir. Zwykle zaleca się jego przyjmowanie doustnie w dawce 800 mg pięć razy dziennie, przez okres 7 do 10 dni. Schemat ten, choć skuteczny, bywa dla pacjentów nieco uciążliwy ze względu na częstotliwość dawkowania.
Na szczęście istnieją alternatywy, które oferują wygodniejszy schemat przyjmowania, a jednocześnie są równie efektywne. Mowa tu o walacyklowirze i famcyklowirze. Te leki, będące prekursorami acyklowiru, są przekształcane w organizmie do aktywnej formy, co pozwala na rzadsze dawkowanie zazwyczaj raz lub dwa razy dziennie. Kuracja walacyklowirem i famcyklowirem trwa zazwyczaj 7 dni. W mojej praktyce często preferuję te nowocześniejsze opcje, zwłaszcza u pacjentów, dla których częste przyjmowanie tabletek mogłoby być problematyczne, co przekłada się na lepszą współpracę i skuteczność leczenia.Kluczowe 72 godziny: Dlaczego nie wolno zwlekać z wizytą u lekarza?
Jeśli chodzi o półpasiec, czas jest dosłownie na wagę złota. Zawsze podkreślam moim pacjentom, że rozpoczęcie leczenia w ciągu 48-72 godzin od pojawienia się pierwszych zmian skórnych (charakterystycznej wysypki) jest absolutnie kluczowe. Dlaczego to tak ważne? Wczesne wdrożenie terapii przeciwwirusowej ma ogromny wpływ na przebieg choroby.
Po pierwsze, znacząco skraca czas trwania samej choroby. Wirus VZV namnaża się intensywnie w początkowej fazie, a leki przeciwwirusowe działają najskuteczniej, gdy to namnażanie jest jeszcze w pełni. Po drugie, leczenie rozpoczęte w tym "złotym oknie" łagodzi przebieg półpaśca, zmniejszając intensywność bólu i nasilenie wysypki. I wreszcie, co najważniejsze, wczesna interwencja znacząco zmniejsza ryzyko rozwoju poważnych powikłań, w tym neuralgii popółpaścowej o której opowiem za chwilę. Zwlekanie z wizytą u lekarza i rozpoczęciem leczenia może niestety skutkować dłuższym i bardziej bolesnym przebiegiem choroby, a także zwiększyć szanse na długotrwałe dolegliwości.
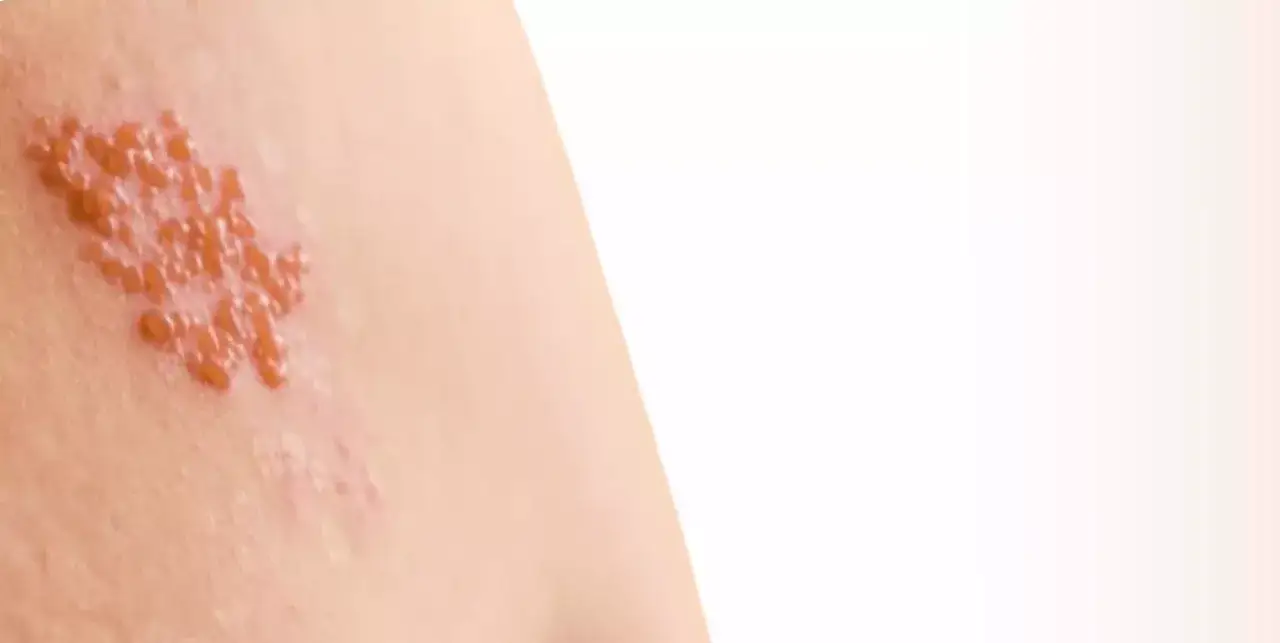
Kiedy leczenie półpaśca musi trwać dłużej niż standardowo?
Wiek i osłabiona odporność czynniki wydłużające terapię
Chociaż standardowa kuracja trwa od 7 do 10 dni, istnieją sytuacje, w których ja, jako lekarz, zalecam dłuższe leczenie. Jednym z głównych czynników jest wiek pacjenta. Osoby w podeszłym wieku, zwłaszcza po 60. czy 70. roku życia, mają słabszą odpowiedź immunologiczną na wirusa, a ich organizm potrzebuje więcej czasu na walkę z infekcją. U nich ryzyko powikłań jest znacznie wyższe, dlatego często decyduję się na wydłużenie terapii, aby zapewnić maksymalną ochronę.
Drugą bardzo ważną grupą są pacjenci z obniżoną odpornością. Mówimy tu o osobach z wrodzonymi lub nabytymi niedoborami odporności, pacjentach z chorobami nowotworowymi, zwłaszcza poddawanych chemioterapii, czy też tych przyjmujących leki immunosupresyjne (np. po przeszczepach narządów lub w chorobach autoimmunologicznych). U tych pacjentów wirus może namnażać się znacznie intensywniej i dłużej, a standardowa kuracja może okazać się niewystarczająca. W takich przypadkach terapia przeciwwirusowa jest często intensywniejsza i trwa dłużej, czasem nawet przez kilka tygodni, aby skutecznie zahamować replikację wirusa.
Półpasiec oczny i uszny: Gdy choroba wymaga leczenia szpitalnego i dłuższej kuracji
Półpasiec potrafi przyjąć szczególnie groźne formy, które wymagają znacznie bardziej agresywnego i dłuższego leczenia. Mam tu na myśli przede wszystkim półpasiec oczny (herpes zoster ophthalmicus) oraz półpasiec uszny, znany również jako zespół Ramsaya Hunta. W przypadku półpaśca ocznego, wirus atakuje nerw trójdzielny, co może prowadzić do poważnych uszkodzeń oka, włącznie z utratą wzroku. Z kolei zespół Ramsaya Hunta, atakujący nerw twarzowy i słuchowy, objawia się paraliżem twarzy, bólem ucha i zaburzeniami słuchu.
W takich sytuacjach leczenie doustne często jest niewystarczające. Pacjenci z tymi postaciami półpaśca zazwyczaj wymagają hospitalizacji i dożylnego podawania leków przeciwwirusowych, co zapewnia szybsze i silniejsze działanie. Po zakończeniu leczenia dożylnego, kontynuują terapię doustną, która może trwać znacznie dłużej niż standardowe 7-10 dni w niektórych przypadkach nawet przez kilka miesięcy. To intensywne i długotrwałe leczenie jest niezbędne, aby zminimalizować ryzyko trwałych uszkodzeń i powikłań.
Rozsiana postać choroby kiedy leki doustne to za mało?
Zdarzają się również przypadki, gdy półpasiec przybiera postać rozsianą, co oznacza, że wysypka pojawia się na dużej powierzchni ciała, często wykraczając poza typowy dermatom. Taka sytuacja, zwłaszcza u pacjentów z osłabioną odpornością, jest sygnałem, że wirus jest bardzo aktywny i może stanowić zagrożenie dla narządów wewnętrznych. W ciężkim przebiegu choroby, gdy leki doustne mogą nie być wystarczająco skuteczne lub ich wchłanianie jest zaburzone, konieczne staje się dożylne podawanie acyklowiru.
Leczenie dożylne pozwala na osiągnięcie znacznie wyższych stężeń leku we krwi i tkankach, co jest kluczowe w walce z agresywną formą infekcji. Decyzja o zmianie drogi podania leku zawsze należy do lekarza i jest podejmowana na podstawie oceny stanu klinicznego pacjenta oraz ryzyka powikłań. W takich sytuacjach leczenie może być znacznie dłuższe i wymagać ścisłego monitorowania w warunkach szpitalnych.
Dlaczego nigdy nie wolno przerywać leczenia na własną rękę?
Widmo neuralgii popółpaścowej: Ból, który może zostać na lata
To jest jeden z najważniejszych punktów, o którym zawsze rozmawiam z moimi pacjentami. Samowolne przerwanie kuracji przeciwwirusowej to niestety bardzo częsty błąd, który może mieć tragiczne konsekwencje. Najgroźniejszym i najbardziej uciążliwym powikłaniem niedokończonego leczenia jest neuralgia popółpaścowa (PHN). To nie jest zwykły ból. PHN to przewlekły ból neuropatyczny, który może utrzymywać się miesiącami, a nawet latami po ustąpieniu wysypki.
Wyobraźcie sobie ciągłe pieczenie, kłucie, przeszywające, często nieznośne dolegliwości bólowe w miejscu, gdzie była wysypka. Ten ból potrafi być tak intensywny, że znacząco obniża jakość życia, prowadząc do bezsenności, depresji, a nawet izolacji społecznej. Leczenie neuralgii popółpaścowej jest niezwykle trudne i często wymaga stosowania specjalistycznych leków, takich jak gabapentyna czy pregabalina, a niekiedy nawet skierowania do poradni leczenia bólu. Dlatego tak bardzo podkreślam: nigdy nie przerywajcie leczenia na własną rękę, nawet jeśli czujecie się już lepiej! Dokończenie kuracji to najlepsza inwestycja w Wasze zdrowie i komfort życia po chorobie.
Niedokończona kuracja a ryzyko nadkażeń bakteryjnych i blizn
Poza ryzykiem neuralgii popółpaścowej, niedokończona kuracja przeciwwirusowa niesie ze sobą inne, również nieprzyjemne konsekwencje. Kiedy leczenie jest przerwane zbyt wcześnie, wirus VZV może nadal aktywnie namnażać się w organizmie, co prowadzi do przedłużonej aktywności wirusa i dłuższego utrzymywania się zmian skórnych. Otwarte pęcherze i ranki są idealnym środowiskiem dla bakterii. W efekcie, niedoleczony półpasiec znacznie zwiększa ryzyko wtórnych nadkażeń bakteryjnych.
Takie nadkażenia mogą prowadzić do ropnych zmian skórnych, cellulitisu, a nawet poważniejszych infekcji. Co więcej, głębsze uszkodzenia skóry spowodowane przez wirusa i ewentualne nadkażenia bakteryjne mogą skutkować poważniejszymi bliznami, które pozostaną widoczne na skórze na stałe. Zawsze tłumaczę pacjentom, że warto poświęcić te kilka dni na pełną kurację, aby uniknąć nie tylko bólu, ale i nieestetycznych pamiątek po chorobie.
Czy półpasiec może wrócić? Związek między leczeniem a nawrotami
Półpasiec to reaktywacja wirusa ospy wietrznej (VZV), który po przechorowaniu ospy pozostaje w uśpieniu w zwojach nerwowych. Niestety, raz przebyty półpasiec nie daje trwałej odporności na kolejne epizody wirus może się reaktywować ponownie, zwłaszcza w okresach osłabienia odporności. Prawidłowo przeprowadzona i ukończona kuracja przeciwwirusowa, choć nie eliminuje wirusa z organizmu, ma kluczowe znaczenie.
Leczenie przede wszystkim zmniejsza nasilenie i skraca czas trwania obecnego epizodu. Chociaż nie ma stuprocentowej gwarancji, że zapobiegnie to przyszłym nawrotom, to uważa się, że skuteczne zahamowanie wirusa podczas aktywnego epizodu może wpływać na zmniejszenie ryzyka lub ciężkości ewentualnych przyszłych reaktywacji. Warto pamiętać, że ryzyko nawrotów rośnie z wiekiem i w stanach obniżonej odporności. Dlatego też, aby dodatkowo zabezpieczyć się przed półpaścem i jego nawrotami, szczególnie u osób po 50. roku życia, zalecana jest szczepionka przeciw półpaścowi, która stanowi skuteczną metodę prewencji.
Leczenie półpaśca to nie tylko tabletki co jeszcze jest kluczowe dla powrotu do zdrowia?
Jak skutecznie i bezpiecznie walczyć z bólem towarzyszącym chorobie?
Półpasiec to choroba, która często wiąże się z intensywnym bólem, czasami wręcz nie do zniesienia. Dlatego w mojej praktyce zawsze podkreślam, że skuteczne uśmierzanie bólu jest równie ważne jak leczenie przeciwwirusowe. Komfort pacjenta to priorytet. Na początku zazwyczaj zalecam ogólnodostępne leki przeciwbólowe, takie jak paracetamol lub niesteroidowe leki przeciwzapalne (NLPZ), np. ibuprofen czy naproksen. Są one zazwyczaj wystarczające w łagodniejszych przypadkach.
Jednak w sytuacji silnego, przeszywającego bólu, nie waham się sięgać po silniejsze środki. Czasami konieczne jest zastosowanie leków z grupy opioidów, oczywiście pod ścisłą kontrolą lekarską. Istnieją również leki, które modyfikują przewodnictwo nerwowe, takie jak gabapentyna czy pregabalina, które są szczególnie skuteczne w bólu neuropatycznym, często towarzyszącym półpaścowi. Pamiętajcie, że nie ma sensu cierpieć w milczeniu zawsze informujcie lekarza o nasileniu bólu, abyśmy mogli dobrać odpowiednie leczenie i zapewnić Wam jak największy komfort.
Pielęgnacja skóry: Jak dbać o pęcherze, by uniknąć powikłań?
Oprócz leków doustnych i przeciwbólowych, niezwykle istotna jest odpowiednia miejscowa pielęgnacja zmian skórnych. Pęcherze półpaścowe są delikatne i podatne na uszkodzenia oraz infekcje. Moje zalecenia zawsze obejmują stosowanie preparatów odkażających, takich jak roztwory z oktenidyną czy chlorheksydyną, które pomagają zapobiegać wtórnym nadkażeniom bakteryjnym. Ważne jest, aby aplikować je delikatnie, bez pocierania.
Często pacjenci skarżą się na uporczywy świąd, który może prowadzić do drapania i uszkadzania pęcherzy. W takich sytuacjach polecam preparaty łagodzące świąd, np. z mentolem lub tlenkiem cynku. Kluczowa jest również odpowiednia higiena regularne, delikatne mycie zmienionych miejsc i utrzymywanie ich w czystości. Należy unikać przebijania pęcherzy i chronić je przed otarciami, np. poprzez luźne ubranie. Staranne dbanie o skórę to podstawa, aby uniknąć blizn i przyspieszyć gojenie.
Przeczytaj również: Jaki lek na grzybicę? OTC czy recepta? Wybierz mądrze!
Rola odpoczynku i wzmacniania odporności w procesie zdrowienia
Całkowity czas trwania choroby, wliczając w to ustępowanie zmian skórnych, wynosi zazwyczaj od 2 do 5 tygodni. To proces, który wymaga od organizmu sporego wysiłku. Dlatego, jako lekarz, zawsze podkreślam ogromne znaczenie odpoczynku w procesie zdrowienia. Organizm potrzebuje energii, aby walczyć z wirusem i regenerować uszkodzone tkanki. Unikanie stresu, odpowiednia ilość snu i rezygnacja z nadmiernej aktywności fizycznej to elementy, które mogą znacząco przyspieszyć powrót do pełni sił.Nie zapominajmy również o wspieraniu układu odpornościowego. Ryzyko zachorowania na półpasiec rośnie z wiekiem, szczególnie po 50. roku życia, oraz w stanach obniżonej odporności. Dlatego zbilansowana dieta, unikanie używek i dbanie o ogólną kondycję organizmu są tak ważne. Chciałbym również przypomnieć, że w Polsce dostępna jest szczepionka przeciw półpaścowi, która jest zalecana osobom po 50. roku życia oraz pacjentom z grup ryzyka, a nawet objęta częściową refundacją. To doskonała inwestycja w zdrowie i prewencja przed tą bolesną chorobą.