Cukrzyca to choroba, która dotyka miliony ludzi na całym świecie, a jej skuteczne leczenie jest kluczowe dla zachowania zdrowia i komfortu życia. Ten artykuł stanowi kompleksowy przewodnik po lekach stosowanych w terapii cukrzycy w Polsce, wyjaśniając różnice między cukrzycą typu 1 i 2, mechanizmy działania poszczególnych grup leków oraz praktyczne aspekty, takie jak dostępność i refundacja. Dowiedz się, jakie opcje terapeutyczne są dostępne i dlaczego indywidualna konsultacja z lekarzem jest absolutnie niezbędna.
Kluczowe informacje o leczeniu cukrzycy w Polsce
- Leczenie cukrzycy typu 1 opiera się wyłącznie na insulinoterapii, natomiast cukrzyca typu 2 wymaga zróżnicowanych leków doustnych i iniekcyjnych.
- Metformina jest lekiem pierwszego wyboru w cukrzycy typu 2, działając poprzez zmniejszenie produkcji glukozy w wątrobie i zwiększenie wrażliwości na insulinę.
- Nowoczesne leki, takie jak inhibitory SGLT-2 (flozyny) i analogi GLP-1, oferują dodatkowe korzyści sercowo-naczyniowe, nerkowe oraz wspomagają redukcję masy ciała.
- Analogi GLP-1 (np. semaglutyd, liraglutyd) są szczególnie skuteczne w odchudzaniu, ale ich stosowanie musi odbywać się pod ścisłą kontrolą lekarską.
- Wiele leków na cukrzycę w Polsce jest refundowanych przez NFZ, jednak żadne skuteczne terapie nie są dostępne bez recepty.
- Decyzja o wyborze leku i dawkowaniu zawsze należy do lekarza; samodzielne leczenie jest niebezpieczne i niewskazane.
Cukrzyca typu 1 a cukrzyca typu 2: dlaczego rodzaj leczenia jest zupełnie inny?
Zrozumienie fundamentalnych różnic między cukrzycą typu 1 a cukrzycą typu 2 jest kluczowe dla właściwego podejścia terapeutycznego. Choć obie choroby charakteryzują się podwyższonym poziomem glukozy we krwi, ich przyczyny i mechanizmy są zupełnie odmienne, co determinuje różne strategie leczenia.
Cukrzyca typu 1: gdy organizm potrzebuje insuliny z zewnątrz
Cukrzyca typu 1 to choroba autoimmunologiczna. Oznacza to, że układ odpornościowy organizmu, z niewyjaśnionych do końca przyczyn, atakuje i niszczy komórki beta trzustki te, które są odpowiedzialne za produkcję insuliny. W efekcie dochodzi do całkowitego lub niemal całkowitego niedoboru insuliny. Bez tego hormonu glukoza nie może dostać się do komórek, co prowadzi do drastycznego wzrostu jej poziomu we krwi. Dlatego w przypadku cukrzycy typu 1 insulina jest jedynym i niezbędnym lekiem. Pacjenci z tym typem cukrzycy muszą przyjmować ją przez całe życie, aby utrzymać prawidłowy poziom glukozy we krwi i zapobiec poważnym powikłaniom.
Cukrzyca typu 2: od oporności na insulinę do szerokiego spektrum leków
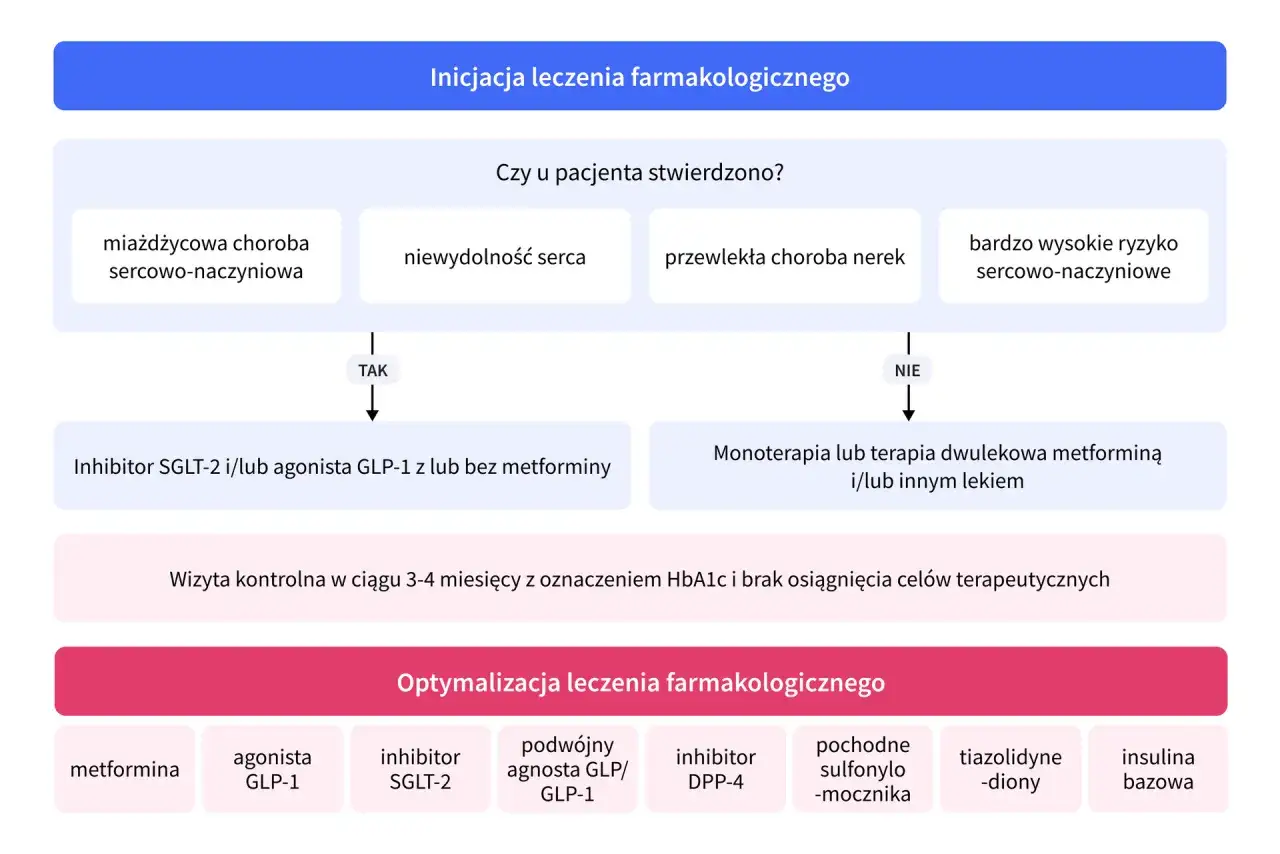
Cukrzyca typu 2 to znacznie bardziej złożona choroba, która stanowi około 90% wszystkich przypadków cukrzycy. Jej główną cechą jest insulinooporność, czyli zmniejszona wrażliwość tkanek (mięśni, wątroby, tkanki tłuszczowej) na działanie insuliny. Trzustka początkowo próbuje to kompensować, produkując więcej insuliny, ale z czasem jej zdolność do wydzielania hormonu maleje. Leczenie cukrzycy typu 2 rozpoczyna się zazwyczaj od modyfikacji stylu życia, takich jak dieta i aktywność fizyczna. Gdy te metody okazują się niewystarczające, wprowadza się leki doustne, a w późniejszych etapach choroby często także leki iniekcyjne, w tym insulinę. Wachlarz dostępnych terapii jest znacznie szerszy niż w typie 1 i obejmuje leki działające na różne mechanizmy patofizjologiczne choroby, takie jak redukcja insulinooporności, stymulacja wydzielania insuliny czy zmniejszenie produkcji glukozy w wątrobie.
Metformina: dlaczego to wciąż lek pierwszego wyboru w cukrzycy typu 2?
Metformina od lat pozostaje filarem leczenia cukrzycy typu 2 i jest rekomendowana jako terapia pierwszego wyboru w większości międzynarodowych i krajowych wytycznych. Jej ugruntowana pozycja wynika z udowodnionej skuteczności, korzystnego profilu bezpieczeństwa oraz długoletniego doświadczenia w stosowaniu u milionów pacjentów na całym świecie. To lek, który dla wielu stanowi punkt wyjścia w walce z cukrzycą.
Jak działa metformina i dla kogo jest przeznaczona?
Metformina działa na kilka sposobów, co czyni ją tak wszechstronną. Jej główny mechanizm polega na zmniejszeniu produkcji glukozy w wątrobie (tzw. glukoneogenezy wątrobowej). Dodatkowo, metformina zwiększa wrażliwość tkanek obwodowych (mięśni i tkanki tłuszczowej) na insulinę, co oznacza, że komórki lepiej wykorzystują dostępną insulinę do wchłaniania glukozy z krwi. W mniejszym stopniu opóźnia także wchłanianie glukozy z przewodu pokarmowego. Dzięki tym mechanizmom metformina skutecznie obniża poziom cukru we krwi. Lek ten jest przeznaczony przede wszystkim dla pacjentów z cukrzycą typu 2, szczególnie tych z nadwagą lub otyłością, ponieważ ma neutralny wpływ na masę ciała, a u niektórych pacjentów może nawet sprzyjać jej niewielkiej redukcji.
Możliwe skutki uboczne i przeciwwskazania: co warto wiedzieć?
Mimo wielu zalet, metformina, jak każdy lek, może powodować skutki uboczne. Najczęstsze z nich to dolegliwości żołądkowo-jelitowe, takie jak nudności, biegunki, bóle brzucha czy wzdęcia. Zazwyczaj są one łagodne i przemijające. Aby je zminimalizować, lekarz często zaleca rozpoczynanie leczenia od małej dawki i stopniowe jej zwiększanie, a także przyjmowanie leku w trakcie lub po posiłku. Rzadziej, ale poważniejszym skutkiem ubocznym jest kwasica mleczanowa, która występuje niezwykle rzadko, głównie u pacjentów z istniejącymi przeciwwskazaniami. Kluczowe przeciwwskazania do stosowania metforminy to przede wszystkim niewydolność nerek, niewydolność serca, niewydolność wątroby oraz stany związane z niedotlenieniem tkanek. Zawsze konieczna jest dokładna ocena przez lekarza przed rozpoczęciem leczenia metforminą.
Doustne leki na cukrzycę typu 2: przegląd kluczowych grup, gdy metformina nie wystarcza
Choć metformina jest lekiem pierwszego wyboru, w wielu przypadkach nie jest wystarczająca do osiągnięcia optymalnej kontroli glikemii. Wówczas lekarz może zdecydować o dołączeniu innych leków doustnych, często w ramach terapii skojarzonej. Istnieje kilka głównych grup tych preparatów, z których każda działa na nieco inny mechanizm patofizjologiczny cukrzycy typu 2.
Pochodne sulfonylomocznika: jak stymulują trzustkę do pracy?
Pochodne sulfonylomocznika, takie jak gliklazyd czy glimepiryd, to jedna z najstarszych grup leków doustnych stosowanych w cukrzycy typu 2. Ich główny mechanizm działania polega na bezpośrednim stymulowaniu komórek beta trzustki do wydzielania większej ilości insuliny, niezależnie od poziomu glukozy we krwi. Dzięki temu obniżają one stężenie glukozy. Należy jednak pamiętać, że ze względu na stymulację wydzielania insuliny, pochodne sulfonylomocznika niosą ze sobą ryzyko hipoglikemii (niskiego poziomu cukru we krwi), a także mogą przyczyniać się do niewielkiego przyrostu masy ciała. Ich stosowanie wymaga ostrożności i edukacji pacjenta w zakresie rozpoznawania i postępowania w przypadku hipoglikemii.
Inhibitory DPP-4 (gliptyny): inteligentne wsparcie dla naturalnych hormonów
Inhibitory DPP-4, potocznie nazywane gliptynami (np. sitagliptyna, wildagliptyna), to grupa leków, która działa w bardziej subtelny sposób. Ich mechanizm polega na wydłużeniu aktywności naturalnych hormonów inkretynowych, takich jak GLP-1 (glukagonopodobny peptyd-1) i GIP (glukozozależny peptyd insulinotropowy). Hormony te są wydzielane w przewodzie pokarmowym w odpowiedzi na spożycie posiłku i odgrywają ważną rolę w regulacji poziomu glukozy. Gliptyny hamują enzym DPP-4, który rozkłada inkretyny, dzięki czemu mogą one działać dłużej. Prowadzi to do zwiększenia wydzielania insuliny zależnego od poziomu glukozy (czyli tylko wtedy, gdy cukier jest wysoki) oraz zmniejszenia wydzielania glukagonu. Dużą zaletą gliptyn jest ich neutralny wpływ na masę ciała i niskie ryzyko hipoglikemii, zwłaszcza gdy są stosowane w monoterapii.
Inne grupy leków doustnych: glitazony, inhibitory alfa-glukozydazy i ich rola
Poza wymienionymi, istnieją również inne grupy leków doustnych, które mają swoje specyficzne zastosowania. Tiazolidynodiony (glitazony), takie jak pioglitazon, działają głównie poprzez zwiększanie wrażliwości tkanek na insulinę, redukując insulinooporność. Ich stosowanie jest jednak ograniczone ze względu na potencjalne skutki uboczne, takie jak retencja płynów i ryzyko niewydolności serca. Inna grupa to inhibitory alfa-glukozydazy (np. akarboza), które opóźniają trawienie i wchłanianie węglowodanów z przewodu pokarmowego, co skutkuje mniejszym wzrostem glukozy po posiłkach. Są one rzadziej stosowane ze względu na częste dolegliwości żołądkowo-jelitowe, takie jak wzdęcia i gazy. Każda z tych grup ma swoje miejsce w spersonalizowanej terapii cukrzycy, a decyzja o ich włączeniu zawsze należy do lekarza.
Nowa generacja leków iniekcyjnych i doustnych: przełom w kontroli cukru i nie tylko
Ostatnie lata przyniosły prawdziwą rewolucję w leczeniu cukrzycy typu 2, wprowadzając na rynek leki, które nie tylko skutecznie obniżają poziom glukozy, ale także oferują dodatkowe, niezwykle cenne korzyści zdrowotne. Mowa tu przede wszystkim o inhibitorach SGLT-2 (flozynach) i analogach GLP-1, które stały się kluczowymi elementami nowoczesnej terapii.
Inhibitory SGLT-2 (flozyny): jak działają leki usuwające cukier z moczem?
Flozyny, takie jak dapagliflozyna czy empagliflozyna, to innowacyjna grupa leków, której mechanizm działania jest unikalny. Działają one w nerkach, gdzie blokują białko SGLT-2 (sodium-glucose co-transporter 2), odpowiedzialne za reabsorpcję glukozy z moczu z powrotem do krwi. Blokada tego białka powoduje, że nerki wydalają znacznie więcej glukozy wraz z moczem. W efekcie poziom cukru we krwi obniża się, a pacjent traci kalorie z glukozą, co może prowadzić do redukcji masy ciała. Dodatkowo, zwiększone wydalanie wody z organizmu może przyczynić się do obniżenia ciśnienia krwi. To naprawdę fascynujący sposób na kontrolę glikemii.
Korzyści dla serca i nerek: dlaczego o flozynach mówi się tak wiele?
To, co wyróżnia flozyny i sprawia, że są one tak cenione w nowoczesnej diabetologii, to ich udowodnione działanie kardioprotekcyjne i nefroprotekcyjne. Badania kliniczne jednoznacznie wykazały, że flozyny znacząco zmniejszają ryzyko poważnych zdarzeń sercowo-naczyniowych, takich jak zawał serca, udar mózgu czy hospitalizacje z powodu niewydolności serca u pacjentów z cukrzycą typu 2 i chorobami sercowo-naczyniowymi lub wysokim ryzykiem ich wystąpienia. Co więcej, wykazują one również działanie ochronne na nerki, spowalniając progresję przewlekłej choroby nerek. Dzięki tym właściwościom flozyny stały się niezastąpionym elementem terapii dla pacjentów z cukrzycą typu 2, którzy borykają się z chorobami współistniejącymi, takimi jak niewydolność serca czy przewlekła choroba nerek, a także dla tych, u których chcemy zapobiec ich rozwojowi.
Analogi GLP-1: więcej niż tylko kontrola glikemii
Analogi receptora GLP-1, takie jak semaglutyd, liraglutyd czy dulaglutyd, to kolejna grupa leków, która zrewolucjonizowała leczenie cukrzycy typu 2. Większość z nich podawana jest w formie cotygodniowych lub codziennych zastrzyków podskórnych, choć dostępny jest również semaglutyd w tabletkach. Ich działanie jest złożone i wielokierunkowe. Analogi GLP-1 stymulują wydzielanie insuliny z trzustki w sposób zależny od poziomu glukozy (czyli tylko wtedy, gdy jest ona podwyższona), co minimalizuje ryzyko hipoglikemii. Jednocześnie hamują wydzielanie glukagonu, hormonu podnoszącego poziom cukru. Dodatkowo, spowalniają opróżnianie żołądka, co prowadzi do dłuższego uczucia sytości i mniejszego wzrostu glukozy po posiłkach. Co jednak najważniejsze, wpływają one na ośrodek sytości w mózgu, co przekłada się na zmniejszenie apetytu i, w konsekwencji, na znaczącą redukcję masy ciała. Te wszechstronne korzyści sprawiają, że analogi GLP-1 są niezwykle cennymi lekami w terapii cukrzycy typu 2, szczególnie u pacjentów z nadwagą lub otyłością.
Leki na cukrzycę a odchudzanie: które preparaty naprawdę pomagają zrzucić wagę?
Związek między nowoczesnymi lekami na cukrzycę a redukcją masy ciała stał się jednym z najbardziej gorących tematów w medycynie ostatnich lat. Dla wielu pacjentów z cukrzycą typu 2, którzy często borykają się z nadwagą lub otyłością, możliwość jednoczesnego kontrolowania glikemii i utraty zbędnych kilogramów jest niezwykle atrakcyjna. W tej dziedzinie prym wiodą analogi GLP-1.
Mechanizm działania analogów GLP-1: jak wpływają na apetyt i uczucie sytości?
Klucz do skuteczności analogów GLP-1 w odchudzaniu tkwi w ich oddziaływaniu na układ pokarmowy i ośrodkowy układ nerwowy. Poza wpływem na wydzielanie insuliny i glukagonu, leki te spowalniają opróżnianie żołądka. To sprawia, że jedzenie dłużej zalega w przewodzie pokarmowym, co przekłada się na dłuższe uczucie sytości po posiłku. Co więcej, analogi GLP-1 działają bezpośrednio na ośrodki sytości w mózgu, zmniejszając apetyt i pragnienie jedzenia. Pacjenci często zgłaszają mniejsze łaknienie, zwłaszcza na słodycze i tłuste potrawy, co naturalnie prowadzi do mniejszego spożycia kalorii i, w konsekwencji, do redukcji masy ciała. To synergiczne działanie na poziomie fizjologicznym i behawioralnym sprawia, że są one tak efektywne w walce z nadwagą i otyłością.
Ozempic, Saxenda, Mounjaro: przegląd najpopularniejszych leków i ich status w Polsce
Wśród analogów GLP-1, które zyskały dużą popularność ze względu na ich potencjał w redukcji masy ciała, wyróżnić można kilka preparatów. Semaglutyd, dostępny pod nazwą handlową Ozempic (w formie iniekcji) oraz Rybelsus (w formie tabletek), jest jednym z najskuteczniejszych. Liraglutyd (Saxenda) to inny analog GLP-1, który również jest szeroko stosowany, zwłaszcza w terapii otyłości. Najnowszym lekiem w tej grupie, który wykazuje jeszcze większą skuteczność w redukcji masy ciała, jest tirzepatyd (Mounjaro), będący podwójnym agonistą receptorów GLP-1 i GIP. W Polsce leki te są dostępne na receptę. Ozempic i Mounjaro są refundowane dla pacjentów z cukrzycą typu 2 spełniających określone kryteria (np. BMI powyżej 35 kg/m2 lub BMI powyżej 30 kg/m2 z chorobami współistniejącymi). Saxenda jest refundowana w leczeniu otyłości u osób z BMI powyżej 35 kg/m2 lub 30 kg/m2 z chorobami współistniejącymi. Ze względu na duży popyt, zwłaszcza w kontekście ich zastosowania w odchudzaniu, dostępność tych leków bywa niestety ograniczona, co wymaga ścisłej współpracy z lekarzem i monitorowania sytuacji na rynku.
Czy to leki dla każdego? Bezpieczeństwo i konieczność nadzoru lekarskiego
Chociaż analogi GLP-1 oferują imponujące korzyści w kontroli glikemii i redukcji masy ciała, nie są one przeznaczone dla każdego. Ich stosowanie musi odbywać się pod ścisłą kontrolą lekarską. Lekarz ocenia stan zdrowia pacjenta, historię medyczną oraz obecność przeciwwskazań. Potencjalne skutki uboczne, choć zazwyczaj łagodne i przemijające, mogą obejmować nudności, wymioty, biegunkę czy zaparcia. W rzadkich przypadkach mogą wystąpić poważniejsze zdarzenia, takie jak zapalenie trzustki. Dlatego tak ważne jest, aby leczenie tymi preparatami było częścią kompleksowego planu terapeutycznego, obejmującego również zmiany w stylu życia, i było prowadzone wyłącznie pod nadzorem specjalisty. Samodzielne stosowanie tych leków jest niebezpieczne i niewskazane.
Insulinoterapia: kiedy i dla kogo jest niezbędna?
Insulina to hormon, który odgrywa centralną rolę w metabolizmie glukozy. Jej niedobór lub niewłaściwe działanie leży u podstaw cukrzycy. W niektórych przypadkach podawanie insuliny z zewnątrz jest absolutnie niezbędne do przeżycia, w innych staje się koniecznością w miarę postępu choroby. Zrozumienie roli i rodzajów insuliny jest kluczowe dla skutecznego zarządzania cukrzycą.
Insulina w cukrzycy typu 1: podstawa życia
Jak już wspomniałem, w cukrzycy typu 1 organizm nie produkuje insuliny lub produkuje jej śladowe ilości. Oznacza to, że insulina jest podstawą i jedynym ratującym życie lekiem dla osób z tym typem cukrzycy. Bez regularnego podawania insuliny, glukoza nie może dostać się do komórek, co prowadzi do kwasicy ketonowej stanu bezpośredniego zagrożenia życia. Pacjenci z cukrzycą typu 1 muszą precyzyjnie dopasowywać dawki insuliny do spożywanych posiłków, aktywności fizycznej i aktualnego poziomu glukozy, aby utrzymać ją w docelowym zakresie. To wymaga stałej edukacji i zaangażowania ze strony pacjenta.
Kiedy insulinę włącza się w leczeniu cukrzycy typu 2?
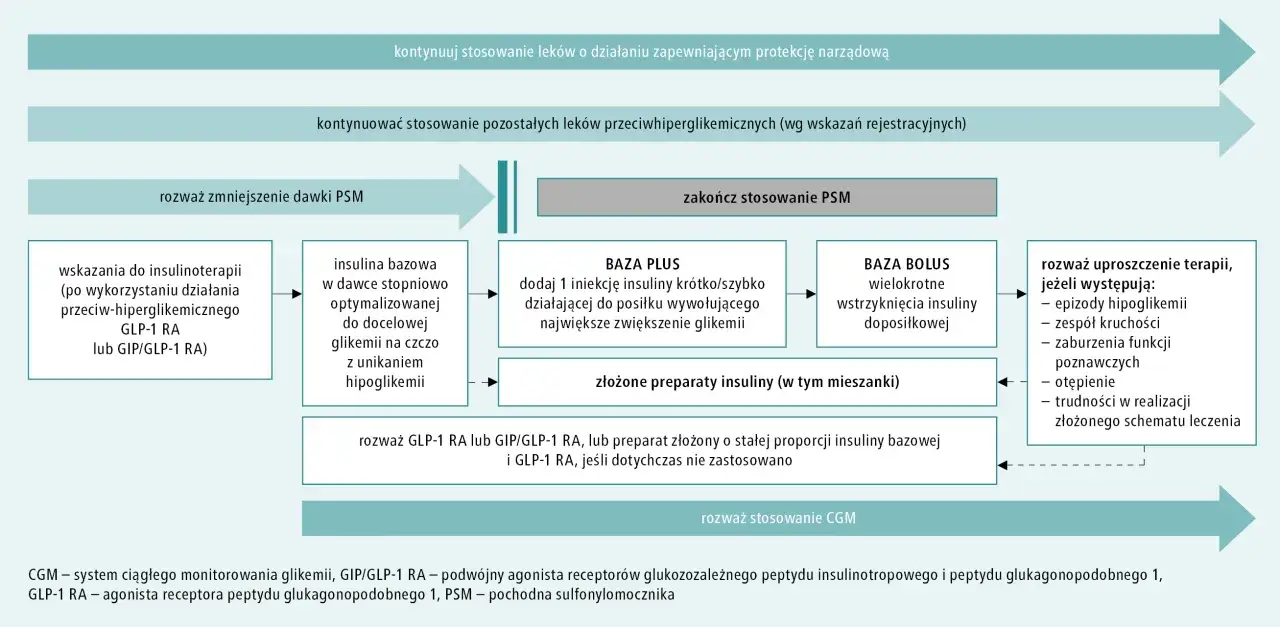
W cukrzycy typu 2 insulinoterapia nie jest zazwyczaj leczeniem pierwszego rzutu, ale staje się konieczna w wielu sytuacjach. Najczęściej włącza się ją, gdy leki doustne i inne leki iniekcyjne (np. analogi GLP-1) przestają być skuteczne w utrzymaniu odpowiedniej kontroli glikemii, a trzustka wyczerpuje swoje rezerwy produkcyjne. Inne sytuacje, w których insulina jest niezbędna u pacjentów z cukrzycą typu 2, to: znaczna hiperglikemia (bardzo wysoki poziom cukru we krwi) przy rozpoznaniu, ciąża (ze względu na bezpieczeństwo dla płodu), poważne infekcje, operacje, ostre stany chorobowe (np. zawał serca, udar), a także w przypadku wystąpienia powikłań cukrzycy. Włączenie insuliny w cukrzycy typu 2 nie jest porażką, lecz kolejnym krokiem w zapewnieniu optymalnej kontroli choroby.
Rodzaje insulin: od szybkodziałających po długodziałające: czym się różnią?
Współczesna medycyna oferuje szeroki wachlarz preparatów insulinowych, różniących się profilem działania, co pozwala na bardzo elastyczne dopasowanie terapii do indywidualnych potrzeb pacjenta. Możemy wyróżnić kilka głównych typów insulin:
- Analogi szybkodziałające i insuliny krótkodziałające: Są to insuliny podawane zazwyczaj przed posiłkami. Ich działanie rozpoczyna się szybko (analogi szybkodziałające już po 10-20 minutach, krótkodziałające po 30-60 minutach) i trwa krótko. Służą one do pokrycia zapotrzebowania na insulinę związanego ze spożyciem węglowodanów i kontrolowania glikemii poposiłkowej.
- Insuliny o pośrednim czasie działania i analogi długodziałające: Te insuliny mają za zadanie zapewnić stałe, bazowe stężenie insuliny przez całą dobę, niezależnie od posiłków. Podaje się je raz lub dwa razy dziennie. Analogi długodziałające charakteryzują się płaskim profilem działania, co minimalizuje ryzyko hipoglikemii i zapewnia stabilną kontrolę glikemii podstawowej.
Często w terapii stosuje się połączenie różnych typów insulin, aby jak najlepiej naśladować fizjologiczne wydzielanie insuliny przez zdrową trzustkę.
Jak prawidłowo podawać insulinę? Pióra (peny) a pompy insulinowe
Prawidłowa technika podawania insuliny jest równie ważna, jak sam dobór rodzaju insuliny i dawki. Najpopularniejszą metodą są pióra insulinowe (peny) to wygodne, łatwe w obsłudze urządzenia, które pozwalają na precyzyjne podanie insuliny podskórnie. Pacjenci są szkoleni w zakresie wyboru miejsca wstrzyknięcia (najczęściej brzuch, uda, pośladki, ramiona), kąta wkłucia i czasu utrzymania igły pod skórą. Alternatywą, oferującą większą elastyczność i precyzję, są osobiste pompy insulinowe. To niewielkie urządzenia, które dostarczają insulinę w sposób ciągły przez cewnik wprowadzony pod skórę. Pompy pozwalają na bardziej złożone programowanie dawek, w tym precyzyjne dawki podstawowe (bazowe) i bolusy posiłkowe, co jest szczególnie korzystne dla pacjentów z cukrzycą typu 1 i tych, którzy potrzebują bardzo elastycznego schematu leczenia. Niezależnie od wybranej metody, regularne szkolenia i kontrola techniki iniekcji przez zespół diabetologiczny są kluczowe dla bezpieczeństwa i skuteczności terapii.
Leczenie w praktyce: co trzeba wiedzieć o lekach na cukrzycę w Polsce?
Zrozumienie mechanizmów działania leków to jedno, ale równie ważne jest poznanie praktycznych aspektów ich stosowania w polskim systemie opieki zdrowotnej. Kwestie takie jak dostępność, refundacja czy bezpieczeństwo samodzielnego leczenia są kluczowe dla każdego pacjenta z cukrzycą.
Czy istnieją skuteczne leki na cukrzycę bez recepty? Fakty i mity
Wokół leczenia cukrzycy narosło wiele mitów, a jednym z najbardziej szkodliwych jest przekonanie o istnieniu "cudownych" leków dostępnych bez recepty, które mogą wyleczyć lub skutecznie kontrolować chorobę. Muszę to jasno podkreślić: nie istnieją żadne skuteczne leki farmakologiczne na cukrzycę dostępne bez recepty. Wszystkie preparaty, które faktycznie wpływają na poziom glukozy we krwi i są rekomendowane w leczeniu, wymagają diagnozy, recepty i stałego nadzoru lekarskiego. Wszelkie suplementy diety czy preparaty ziołowe, choć mogą wspierać ogólny stan zdrowia, nie są w stanie zastąpić farmakoterapii i nie powinny być traktowane jako alternatywa dla leczenia zaleconego przez lekarza. Opieranie się na niesprawdzonych środkach bez recepty może prowadzić do pogorszenia stanu zdrowia i poważnych powikłań.
Refundacja leków na cukrzycę (NFZ): które terapie są finansowane?
W Polsce wiele leków na cukrzycę jest objętych refundacją przez Narodowy Fundusz Zdrowia, co znacznie ułatwia pacjentom dostęp do niezbędnej terapii. Refundacji podlegają m.in. wszystkie rodzaje insulin, zarówno ludzkich, jak i analogów, a także większość popularnych leków doustnych, takich jak metformina, pochodne sulfonylomocznika czy gliptyny. W ostatnich latach system refundacji został rozszerzony o nowoczesne terapie, takie jak inhibitory SGLT-2 (flozyny) i analogi GLP-1. Są one refundowane dla określonych grup pacjentów z cukrzycą typu 2, którzy spełniają konkretne kryteria kliniczne, często związane z obecnością chorób współistniejących (np. choroby sercowo-naczyniowe, przewlekła choroba nerek, otyłość). Listy leków refundowanych są regularnie aktualizowane przez Ministerstwo Zdrowia, dlatego zawsze warto sprawdzić aktualne rozporządzenia lub skonsultować się z lekarzem lub farmaceutą w celu uzyskania najnowszych informacji o statusie refundacji konkretnego leku.
Przeczytaj również: Aviomarin: Na co pomaga? Dawkowanie, skutki uboczne i interakcje
Dlaczego nigdy nie należy przyjmować leków na cukrzycę na własną rękę?
Należy bezwzględnie pamiętać, że dobór leczenia cukrzycy jest zawsze indywidualną decyzją lekarza, opartą na dokładnej diagnozie i stanie zdrowia pacjenta. Nigdy nie należy stosować leków na własną rękę.
Podkreślam to z całą mocą: samodzielne przyjmowanie leków na cukrzycę jest niezwykle niebezpieczne i kategorycznie niewskazane. Cukrzyca jest chorobą, która wymaga precyzyjnego i spersonalizowanego podejścia. Niewłaściwe dawkowanie leków, stosowanie preparatów nieodpowiednich dla danego typu cukrzycy lub stanu zdrowia pacjenta, może prowadzić do poważnych konsekwencji. Ryzyko obejmuje: hipoglikemię (drastyczny spadek cukru we krwi, zagrażający życiu), hiperglikemię (niekontrolowany wzrost cukru, prowadzący do powikłań), uszkodzenie narządów (wątroby, nerek), a także niebezpieczne interakcje z innymi przyjmowanymi lekami. Tylko lekarz, po przeprowadzeniu dokładnego wywiadu, badań i ocenie indywidualnych potrzeb, jest w stanie dobrać optymalną terapię. Pamiętajmy, że zdrowie jest najważniejsze, a odpowiedzialne podejście do leczenia cukrzycy to zawsze konsultacja z lekarzem i ścisłe przestrzeganie jego zaleceń.

