Rwa kulszowa: Od lekarza rodzinnego do specjalisty Twoja ścieżka pomocy
- Pierwszym krokiem przy rwie kulszowej zawsze jest wizyta u lekarza rodzinnego, który postawi wstępną diagnozę i zaleci leczenie.
- W zależności od objawów, lekarz rodzinny skieruje Cię do neurologa (problemy z czuciem, drętwienie) lub ortopedy (przyczyny strukturalne kręgosłupa).
- Fizjoterapeuta jest kluczowy w procesie leczenia i rehabilitacji po ustąpieniu ostrej fazy bólu.
- Neurochirurg jest konsultowany, gdy leczenie zachowawcze zawodzi lub pojawiają się poważne objawy neurologiczne, wymagające operacji.
- Natychmiastowej wizyty na SOR wymagają "czerwone flagi", takie jak niedowład, opadanie stopy, czy problemy z kontrolą pęcherza lub jelit.
- Diagnostyka obejmuje badanie fizykalne (np. test Lasegue'a) oraz badania obrazowe, takie jak rezonans magnetyczny (MRI) dla tkanek miękkich.
Ból nie do zniesienia? Sprawdź, dlaczego przy rwie kulszowej nie wolno zwlekać
Czym jest rwa kulszowa i skąd ten paraliżujący ból?
Rwa kulszowa, znana również jako ischialgia, to zespół objawów, a nie choroba sama w sobie. Jest spowodowana uciskiem lub podrażnieniem nerwu kulszowego, największego nerwu w ludzkim ciele, który biegnie od dolnego odcinka kręgosłupa, przez pośladek, udo, łydkę, aż do stopy. Najczęstszą przyczyną tego ucisku jest przepuklina krążka międzykręgowego (potocznie zwana dyskopatią) lub zmiany zwyrodnieniowe kręgosłupa. Ból, który odczuwasz, jest często bardzo silny, przeszywający i promieniujący, co może być wręcz paraliżujące i znacząco utrudniać codzienne funkcjonowanie. Z moich obserwacji wynika, że to właśnie ten obezwładniający charakter bólu najczęściej skłania pacjentów do szukania pomocy.
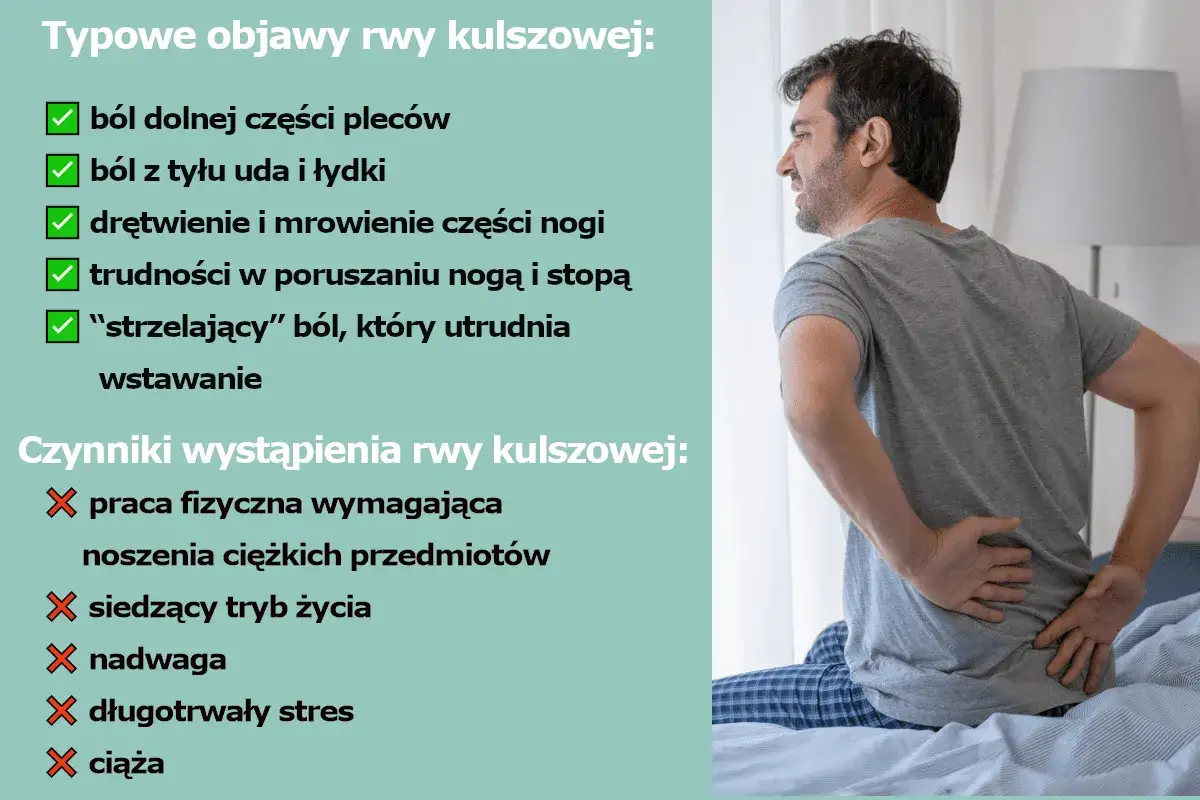
Charakterystyczne objawy: ból promieniujący, drętwienie i osłabienie nogi
Rozpoznanie rwy kulszowej opiera się na bardzo charakterystycznych symptomach. Oto najczęściej występujące objawy, na które należy zwrócić szczególną uwagę:
- Silny, promieniujący ból: Zaczyna się w dolnym odcinku kręgosłupa, a następnie rozprzestrzenia się przez pośladek, tylną część uda, łydkę, aż do stopy. Może być opisywany jako ostry, piekący, strzelający lub kłujący.
- Drętwienie, mrowienie lub uczucie pieczenia: Te parestezje często towarzyszą bólowi i występują wzdłuż przebiegu nerwu kulszowego, czyli w obszarach, do których dociera uszkodzony nerw.
- Osłabienie siły mięśniowej: W zajętej kończynie może pojawić się trudność w poruszaniu stopą, palcami lub całą nogą. Może to prowadzić do tzw. opadania stopy.
- Zaburzenia czucia: Pacjenci mogą zgłaszać osłabione czucie dotyku, temperatury czy bólu w określonych obszarach nogi.
Dlaczego szybka reakcja ma kluczowe znaczenie dla Twojego zdrowia?
Nie mogę wystarczająco podkreślić, jak ważna jest szybka reakcja w przypadku podejrzenia rwy kulszowej. Ignorowanie objawów i zwlekanie z wizytą u lekarza może prowadzić do poważnych konsekwencji. Szybka diagnoza i wdrożenie odpowiedniego leczenia mogą zapobiec pogłębianiu się uszkodzeń nerwu, co jest kluczowe. Nieleczona rwa kulszowa może skutkować przewlekłym bólem, który znacząco obniża jakość życia, a także długotrwałą i skomplikowaną rehabilitacją. Wczesna interwencja medyczna zwiększa szanse na pełny powrót do zdrowia i minimalizuje ryzyko trwałych powikłań neurologicznych. Zatem, jeśli odczuwasz opisane objawy, nie zwlekaj działaj!
Pierwszy i najważniejszy krok: Lekarz rodzinny jako Twój przewodnik
Skoro już wiemy, dlaczego szybka reakcja jest tak istotna, przejdźmy do konkretów od kogo zacząć poszukiwanie pomocy. W moim doświadczeniu, wielu pacjentów w pierwszej chwili nie wie, do kogo się zwrócić. Odpowiedź jest prosta i niezwykle ważna.
Dlaczego wizyta u lekarza pierwszego kontaktu to podstawa?
Lekarz rodzinny, czyli lekarz pierwszego kontaktu, jest Twoim pierwszym i najważniejszym punktem odniesienia w systemie opieki zdrowotnej. To on, jako specjalista medycyny rodzinnej, posiada szeroką wiedzę ogólną, która pozwala mu na wstępne rozpoznanie wielu schorzeń. W przypadku rwy kulszowej, to właśnie lekarz rodzinny przeprowadzi pierwsze badanie, oceni Twój stan i zdecyduje o dalszym postępowaniu. Co więcej, w ramach Narodowego Funduszu Zdrowia (NFZ), uzyskanie skierowania do specjalisty (neurologa czy ortopedy) jest możliwe tylko za pośrednictwem lekarza rodzinnego. Pamiętaj, że jest to niezbędny krok, aby uzyskać dalszą, specjalistyczną pomoc.Co zrobi lekarz rodzinny? Wstępna diagnoza, leki i skierowania
Podczas wizyty u lekarza rodzinnego możesz spodziewać się kompleksowego podejścia. Oto, co zazwyczaj obejmuje taka konsultacja:
- Postawienie wstępnej diagnozy: Na podstawie szczegółowego wywiadu (o czym za chwilę) i badania fizykalnego, lekarz spróbuje określić prawdopodobną przyczynę Twoich dolegliwości.
- Zalecenie leczenia zachowawczego: W wielu przypadkach rwy kulszowej, zwłaszcza w początkowej fazie, wystarczające jest leczenie objawowe. Lekarz rodzinny może przepisać leki przeciwbólowe, przeciwzapalne (np. NLPZ), a także leki rozluźniające mięśnie. Często zalecany jest również odpoczynek w odpowiedniej pozycji, która nie nasila bólu.
- Wystawienie skierowania do specjalisty: Jeśli objawy są nasilone, utrzymują się pomimo leczenia zachowawczego, lub lekarz rodzinny podejrzewa poważniejszą przyczynę, wystawi skierowanie do neurologa lub ortopedy, uznając to za konieczne.
Jakie informacje przygotować na pierwszą wizytę, by przyspieszyć pomoc?
Aby maksymalnie ułatwić lekarzowi postawienie trafnej diagnozy i przyspieszyć proces leczenia, warto przygotować się do wizyty. Im więcej precyzyjnych informacji dostarczysz, tym lepiej. Oto lista kluczowych kwestii:
- Dokładny opis bólu: Gdzie dokładnie boli, jak ból promieniuje, jaka jest jego intensywność (możesz użyć skali od 1 do 10, gdzie 10 to najgorszy ból).
- Kiedy ból się zaczął: Kiedy po raz pierwszy pojawiły się objawy? Czy było to nagłe, czy narastało stopniowo?
- Co nasila lub łagodzi ból: Czy są pozycje, ruchy, aktywności, które pogarszają ból? A co przynosi ulgę (np. leżenie, konkretne ćwiczenia)?
- Inne objawy: Czy występują drętwienie, mrowienie, osłabienie siły mięśniowej, a co najważniejsze czy masz problemy z oddawaniem moczu lub stolca?
- Lista przyjmowanych leków: Wymień wszystkie leki, suplementy i zioła, które aktualnie zażywasz.
- Historia chorób przewlekłych: Poinformuj o wszelkich innych schorzeniach, na które cierpisz.
Neurolog czy ortopeda? Rozwiewamy wątpliwości, który specjalista Ci pomoże
Po wstępnej wizycie u lekarza rodzinnego i ewentualnym skierowaniu, pojawia się często pytanie: do kogo dalej? Zarówno neurolog, jak i ortopeda zajmują się leczeniem rwy kulszowej, ale ich perspektywa i obszar specjalizacji nieco się różnią. Wybór odpowiedniego specjalisty zależy od dominujących objawów i podejrzewanej przyczyny.
Rola neurologa: Kiedy drętwienie i zaburzenia czucia to sygnał alarmowy
Neurolog jest specjalistą od układu nerwowego, a rwa kulszowa to przecież problem związany z uciskiem na nerw. Zatem, jeśli Twoje objawy bólowe są silnie powiązane z zaburzeniami neurologicznymi, takimi jak utrata czucia, drętwienie, mrowienie czy osłabienie siły mięśniowej, to neurolog będzie kluczowym specjalistą. Jego pomoc jest niezbędna, gdy istnieje podejrzenie uszkodzenia samego nerwu kulszowego. Neurolog oceni funkcje nerwów, może zlecić dodatkowe badania, takie jak elektromiografia (EMG) czy elektroneurografia (ENG), aby dokładnie zlokalizować i ocenić stopień uszkodzenia nerwu.
Rola ortopedy: Gdy przyczyna tkwi w kręgosłupie i układzie kostnym
Ortopeda z kolei specjalizuje się w schorzeniach układu ruchu, w tym kręgosłupa. Jego rola staje się kluczowa, gdy przyczyna rwy kulszowej ma charakter strukturalny. Mówimy tu o takich problemach jak dyskopatia (czyli wspomniana przepuklina krążka międzykręgowego), zmiany zwyrodnieniowe kręgosłupa, niestabilność kręgosłupa czy inne patologie kostne, które mogą uciskać na nerw kulszowy. Ortopeda skupi się na diagnostyce i leczeniu tych mechanicznych przyczyn, często zlecając badania obrazowe, takie jak rezonans magnetyczny, aby dokładnie ocenić stan kręgosłupa i jego struktur.Jak uzyskać skierowanie i czy warto czekać w kolejce na NFZ?
Jak już wspomniałem, w ramach NFZ, zarówno do neurologa, jak i ortopedy, wymagane jest skierowanie od lekarza rodzinnego. Niestety, czas oczekiwania na wizytę u specjalisty w ramach publicznej służby zdrowia bywa długi, co w przypadku silnego i obezwładniającego bólu rwy kulszowej może być bardzo frustrujące. Jeśli ból jest intensywny, znacząco obniża jakość Twojego życia i uniemożliwia normalne funkcjonowanie, warto rozważyć konsultację prywatną. Choć wiąże się to z kosztami, skraca czas oczekiwania na diagnozę i rozpoczęcie leczenia, co w przypadku rwy kulszowej ma ogromne znaczenie dla uniknięcia przewlekłości i powikłań. Decyzja o wyborze ścieżki leczenia powinna być zawsze podyktowana Twoim stanem i pilnością problemu.
Alarm! Kiedy rwa kulszowa wymaga natychmiastowej wizyty na SOR?
Choć większość przypadków rwy kulszowej można leczyć zachowawczo pod okiem lekarza rodzinnego i specjalistów, istnieją sytuacje, które wymagają natychmiastowej interwencji medycznej. Nazywamy je "czerwonymi flagami" i ich pojawienie się jest bezwzględnym wskazaniem do jak najszybszego udania się na Szpitalny Oddział Ratunkowy (SOR). Ignorowanie tych sygnałów może prowadzić do trwałych i nieodwracalnych uszkodzeń.
"Czerwone flagi": Objawy, których absolutnie nie można ignorować
Oto lista objawów, które powinny wzbudzić Twój natychmiastowy niepokój i skłonić do pilnej wizyty na SOR:
- Niedowład lub paraliż kończyny: Nagłe osłabienie siły mięśniowej, trudności w poruszaniu stopą (np. opadanie stopy) lub całą nogą.
- Utrata czucia w nodze: Szczególnie w obrębie krocza, pośladków lub wewnętrznej strony ud (tzw. znieczulenie siodłowe).
- Zaburzenia kontroli nad oddawaniem moczu i/lub stolca: Nagłe problemy z nietrzymaniem moczu, niemożność oddania moczu, czy też utrata kontroli nad wypróżnianiem. To jest jeden z najpoważniejszych sygnałów alarmowych.
- Ból obustronny: Rwa kulszowa zazwyczaj dotyka jednej nogi. Ból promieniujący do obu nóg może wskazywać na poważniejszy ucisk.
- Ból po urazie: Jeśli rwa kulszowa pojawiła się po poważnym urazie (np. upadku z wysokości, wypadku komunikacyjnym).
- Gorączka, dreszcze, niewyjaśniona utrata masy ciała: Mogą wskazywać na infekcję lub inne poważne schorzenie.
Niedowład, opadanie stopy, problemy z pęcherzem co to oznacza?
Rozwińmy nieco te najgroźniejsze objawy. Niedowład lub paraliż kończyny, w tym charakterystyczne opadanie stopy, świadczy o znacznym ucisku na nerwy odpowiedzialne za ruch. To sygnał, że nerw jest poważnie zagrożony i może dojść do jego trwałego uszkodzenia, jeśli ucisk nie zostanie szybko zniwelowany. Jeszcze bardziej alarmujące są problemy z kontrolą pęcherza lub jelit. Oznaczają one ucisk na tzw. korzenie nerwowe ogona końskiego, co jest stanem nagłym nazywanym zespołem ogona końskiego. Wymaga on natychmiastowej diagnostyki i często pilnej interwencji chirurgicznej, aby zapobiec trwałej dysfunkcji pęcherza, jelit i paraliżowi kończyn.
Ból obezwładniający: Kiedy leki przeciwbólowe nie działają i trzeba jechać do szpitala
Oprócz "czerwonych flag" neurologicznych, jest jeszcze jeden ważny sygnał, który powinien skłonić Cię do wizyty na SOR: ból, który jest absolutnie obezwładniający. Jeśli ból jest tak silny, że nie ustępuje po przyjęciu dostępnych bez recepty (lub przepisanych przez lekarza rodzinnego) leków przeciwbólowych, uniemożliwia znalezienie jakiejkolwiek pozycji bez bólu, a Ty nie jesteś w stanie funkcjonować, to również jest wskazanie do natychmiastowej wizyty na SOR. Tam będziesz mógł otrzymać silniejsze leki przeciwbólowe pod nadzorem medycznym, a także przejść dalszą diagnostykę, która pomoże ustalić przyczynę tak intensywnego cierpienia.
Ścieżka diagnostyczna: Jakie badania czekają Cię w gabinecie lekarskim?
Kiedy już zgłosisz się do lekarza, rozpocznie się proces diagnostyczny, który ma na celu precyzyjne ustalenie przyczyny Twoich dolegliwości. Zaczyna się on od prostych, ale niezwykle ważnych kroków, a kończy na zaawansowanych badaniach obrazowych.
Od badania fizykalnego do precyzyjnej diagnozy: Na czym polega test Lasegue'a?
Pierwszym etapem diagnostyki jest zawsze szczegółowy wywiad z pacjentem oraz badanie fizykalne. Lekarz zapyta o charakter bólu, jego lokalizację, czynniki nasilające i łagodzące, a także o inne towarzyszące objawy. Następnie przeprowadzi badanie neurologiczne i ortopedyczne. Jednym z kluczowych testów w diagnostyce rwy kulszowej jest test Lasegue'a. Polega on na unoszeniu prostej nogi pacjenta leżącego na plecach. Jeśli podczas unoszenia nogi (zwykle do kąta 30-70 stopni) pojawia się silny, promieniujący ból wzdłuż nerwu kulszowego, test jest pozytywny. Wskazuje to na podrażnienie lub ucisk korzeni nerwowych w odcinku lędźwiowym kręgosłupa, co jest bardzo charakterystyczne dla rwy kulszowej. To proste badanie często daje lekarzowi cenne wskazówki.
Rezonans magnetyczny (MRI) i tomografia komputerowa (TK): Kiedy są niezbędne?
Kiedy badanie fizykalne sugeruje ucisk na nerw, lekarz może zlecić badania obrazowe w celu dokładniejszej oceny. Dwa najczęściej stosowane to rezonans magnetyczny i tomografia komputerowa:
- Rezonans magnetyczny (MRI): Jest to najdokładniejsze badanie do oceny tkanek miękkich, takich jak krążki międzykręgowe (dyski), nerwy, rdzeń kręgowy i więzadła. MRI pozwala precyzyjnie uwidocznić przepuklinę dysku, która uciska na nerw kulszowy, a także zmiany zapalne czy nowotworowe. Z tego powodu jest to badanie preferowane w diagnostyce przyczyn rwy kulszowej.
- Tomografia komputerowa (TK): Jest stosowana, gdy istnieją przeciwwskazania do wykonania MRI (np. obecność niektórych implantów metalowych, klaustrofobia). TK dobrze obrazuje struktury kostne, ale jest mniej dokładna w obrazowaniu tkanek miękkich, co oznacza, że może nie pokazać tak precyzyjnie ucisku na nerw kulszowy, jak MRI.
Wybór badania zależy od indywidualnej sytuacji pacjenta i oceny lekarza.
Rola zdjęcia RTG: Co pokaże, a czego nie zobaczymy?
Zdjęcie rentgenowskie (RTG) kręgosłupa lędźwiowego jest często jednym z pierwszych badań zlecanych przez lekarza rodzinnego. Pozwala ono na ocenę struktur kostnych kręgosłupa. Dzięki RTG możemy zobaczyć zmiany zwyrodnieniowe, takie jak osteofity (wyrośla kostne), zmniejszenie przestrzeni międzykręgowych (co może pośrednio świadczyć o zużyciu dysku), wady postawy (np. skoliozę) czy spondylozę. Jednakże, co ważne, zdjęcie RTG nie uwidacznia krążków międzykręgowych ani nerwów. Oznacza to, że nie pokaże bezpośrednio przepukliny dysku ani ucisku na nerw kulszowy. Dlatego też, choć jest użyteczne w ogólnej ocenie stanu kręgosłupa, ma ograniczone zastosowanie w bezpośredniej diagnozie przyczyn rwy kulszowej i często wymaga uzupełnienia o dokładniejsze badania, takie jak MRI.
Kluczowi sojusznicy w powrocie do sprawności: Rola fizjoterapeuty i neurochirurga
Kiedy już diagnoza zostanie postawiona i ostra faza bólu minie, rozpoczyna się kolejny, niezwykle ważny etap leczenia powrót do pełnej sprawności. Tutaj do gry wkraczają kolejni specjaliści, którzy odgrywają kluczowe role w procesie zdrowienia.
Kiedy dołączyć fizjoterapeutę? Terapia manualna i ćwiczenia po ostrej fazie
Fizjoterapeuta jest nieocenionym sojusznikiem w procesie leczenia rwy kulszowej, ale jego rola staje się szczególnie ważna po ustąpieniu ostrej fazy bólu. Wtedy, gdy najsilniejsze dolegliwości zostaną opanowane lekami, fizjoterapia pozwala na długoterminową poprawę i zapobieganie nawrotom. Fizjoterapeuta, poprzez indywidualnie dobrane metody, pomaga w kilku kluczowych obszarach:
- Zmniejszenie bólu: Poprzez techniki terapii manualnej, masaże, mobilizacje tkanek miękkich i stawów.
- Poprawa siły mięśniowej i elastyczności: Specjalistyczne ćwiczenia wzmacniają mięśnie stabilizujące kręgosłup, poprawiają zakres ruchu i elastyczność, co jest kluczowe dla prawidłowej postawy i funkcji.
- Edukacja pacjenta: Fizjoterapeuta uczy prawidłowych wzorców ruchowych, ergonomii pracy i codziennych czynności, aby unikać przeciążeń.
- Zabiegi fizykoterapeutyczne: Takie jak ultradźwięki, laseroterapia, magnetoterapia czy elektroterapia, mogą wspomagać proces gojenia i redukować ból.
Moim zdaniem, regularna i właściwie prowadzona fizjoterapia jest fundamentem trwałego powrotu do zdrowia po rwie kulszowej.
Przeczytaj również: Czy lekarz rodzinny może wypełnić druk OL-9? ZUS wyjaśnia!
Kiedy konieczna jest konsultacja z neurochirurgiem? Scenariusze leczenia operacyjnego
Konsultacja z neurochirurgiem jest ostatnim etapem w algorytmie leczenia rwy kulszowej i jest zalecana w ściśle określonych sytuacjach. Wskazania do wizyty u neurochirurga to przede wszystkim:
- Brak poprawy po leczeniu zachowawczym: Jeśli pomimo intensywnego leczenia zachowawczego (farmakoterapia, fizjoterapia) objawy rwy kulszowej utrzymują się przez dłuższy czas (zazwyczaj 6-12 tygodni) i znacząco obniżają jakość życia pacjenta.
- Postępujące objawy neurologiczne: Kiedy obserwujemy narastające zaburzenia czucia, drętwienie lub, co najważniejsze, spadek siły mięśniowej w zajętej kończynie.
- Objawy "czerwonych flag": Jak już wspomniałem, pojawienie się problemów z kontrolą oddawania moczu i stolca, czy nagły niedowład kończyny, wymaga pilnej interwencji neurochirurgicznej w celu odbarczenia uciśniętych nerwów i zapobieżenia trwałym uszkodzeniom.
Neurochirurg oceni, czy leczenie operacyjne jest w danym przypadku konieczne i jakie są jego potencjalne korzyści oraz ryzyka. Decyzja o operacji jest zawsze podejmowana indywidualnie, po wyczerpaniu innych metod leczenia i w oparciu o dokładną diagnostykę obrazową.

